
胰腺肿瘤
治疗前
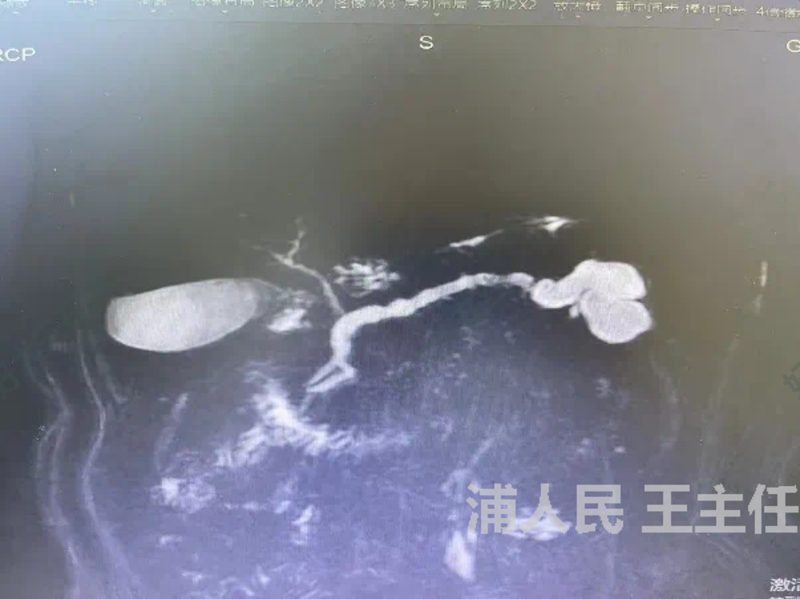


近日,我院普外二病区成功实施一例腹腔镜下保留脾脏的胰体尾切除术,在完整切除肿瘤的同时,最大限度保留了患者的脾脏,降低了手术创伤和并发症的发生几率,提高了患者术后的生活质量。
今年66岁的俞先生,上腹部疼痛不适已有10余年并且反复发作。通过腹部CT、磁共振等检查提示为胰尾部囊性病灶,IPMN(导管内乳头状黏液性肿瘤)可能。近日,俞先生的上腹部胀痛再次发作,于是在家人的陪同下来到我院就诊,被收入到普外二病区。入院后,经过抗炎、解痉等系列保守治疗后,俞先生的腹部胀痛症状有了明显改善。10余年间,俞先生曾多次想要做微创手术来彻底消除自己的病患,但又对可能出现的脾脏摘除风险感到十分焦虑,因此最终都采取了保守治疗,然而效果并不明显,腹部胀痛仍然不定时来“叨扰”他,严重影响到了生活质量。
近日,俞先生入住我院普外二病区,在了解到俞先生的病情和意愿后,王云峰主任召集团队进行了讨论,由于胰腺是腹膜后位器官,位置深,显露困难,且胰腺周围毗邻重要的脏器和血管,供应脾脏的血管在胰腺上后方通过,与胰腺的关系密切,途中还分出很多小分支供应胰体尾部血运,稍有不慎,即会造成术中大出血,特别是在腹腔镜下更难以止血,往往导致中转开放手术或被迫一并切除脾脏。手术操作复杂,难度较大,对手术医生的技术要求相对更高。在与俞先生和家属进行了充分的沟通后,王云峰主任带领团队于7月17日下午为俞先生在全麻下做了腹腔镜下保留脾脏的“胰体尾病损切除术”。手术顺利,俞先生恢复良好,困扰他多年的后顾之忧也终于解决了。
Tips:
胰腺导管内乳头状黏液性肿瘤(Intraductal papillary mucinous neoplasm,IPMN)是一种具有一定恶变潜能的胰腺囊性肿瘤,遵循腺瘤至癌的癌变路径。IPMN起源于主胰管及分支胰管的胰腺导管上皮,呈乳头状生长,因分泌过多的黏液,可引起主胰管及分支胰管进行性扩张或囊变。
IPMN占胰腺肿瘤的5.0%~7.5%,占胰腺囊性肿瘤的21%~33%,好发于60~70岁人群。在欧洲及法国正常人群中患病率分别达到4.73%和6.6%。IPMN患者部分无明显症状,有症状的患者多表现为恶心、呕吐、腹痛、和体重下降等非特异性症状,部分患者可表现为继发性胰腺炎的症状。各种影像学检查是IPMN重要的诊断方法,MRI与CT均能很好的显示胰腺囊性肿瘤的特征性表现,相较于CT,MRI能更好的显示IPMN病变的隔膜、壁结节以及囊肿与胰管的交通情况。
外科手术是IPMN的主要治疗手段。相较于传统的开腹手术,腹腔镜具有术野直观清晰,胰体尾切除更具显露优势,而且腹腔镜手术创伤小、恢复快,大大缩短患者的在院时间。特别是保留脾脏的腹腔镜胰体尾切除术在胰腺远端良性肿瘤和低度恶性肿瘤的治疗中逐渐得到广泛应用。
治疗后
- 治疗后1月

目前复查一起指标正常
本文是王云峰版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论