 三甲
三甲
4例胃底腺型胃癌病例分享
胃底腺型胃癌发生于黏膜深层的胃底腺,表面覆盖正常上皮;小的病变即可出现黏膜下浸润,细胞增殖活性及脉管侵袭度极低,属于低度恶性肿瘤,预后较好。病理表现为腺体结构异型性明显,可相互吻合;腺体细胞可复层、多层,核的异型性非常轻微;免疫组化提示胃蛋白酶原1(+),MUC6(+),Ki-67阳性率偏低,几乎见不到P53的表达。
今年到目前为止,我诊治了4例胃底腺型胃癌,现把相关病例列举出来,供同行们参考,提高大家对该病的识别。
病例1,女,57岁。首次胃镜检查提示“胃体部隆起0.8cm,触之较硬,无明显滑动感,怀疑为“神经内分泌瘤”;入院后行蓝激光放大胃镜检查发现该隆起表面微结构扩大,粗细较均匀,但走行迂曲,微血管显示欠清,与“神经内分泌瘤”及“胃底腺型息肉”表现不同,内镜下切除后病理证实为“胃底腺型胃癌”。
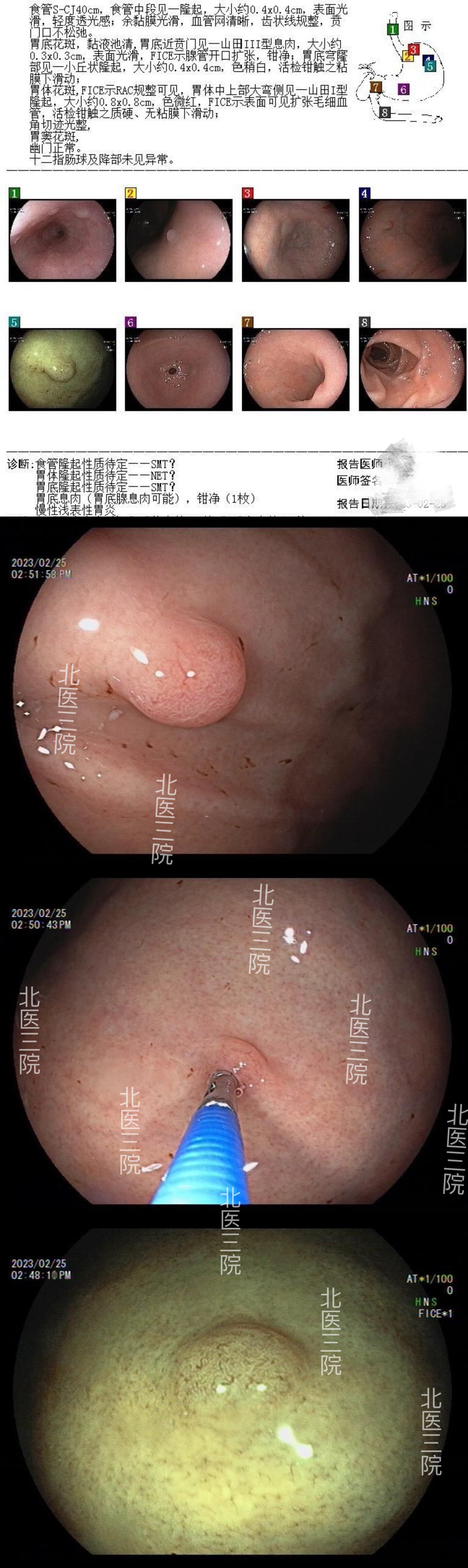
首次胃镜检查
BLI放大胃镜检查
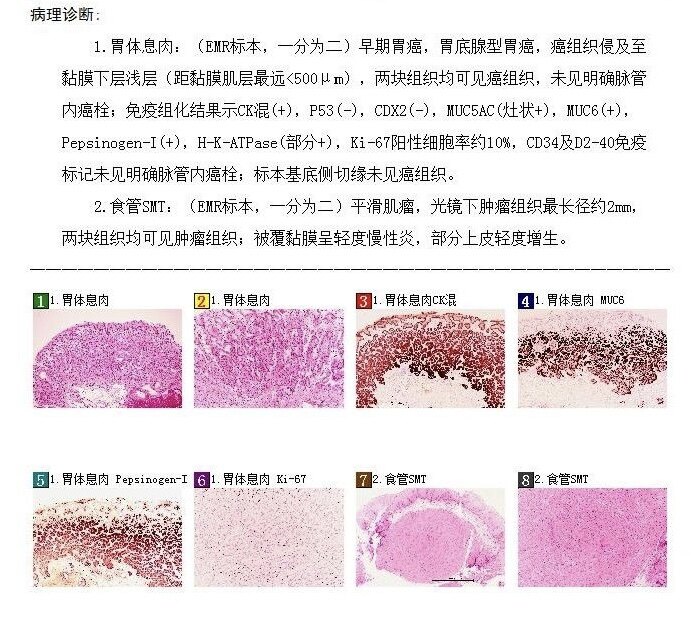
病例2,女性,74岁。胃镜发现贲门下大弯偏前平坦红斑,约0.5cm,表面稍不平,活检一块病理提示“胃底腺型胃癌”。其后收入院完善NBI放大胃镜检查图片如下。内镜下完整切除。
首次胃镜及病理结果
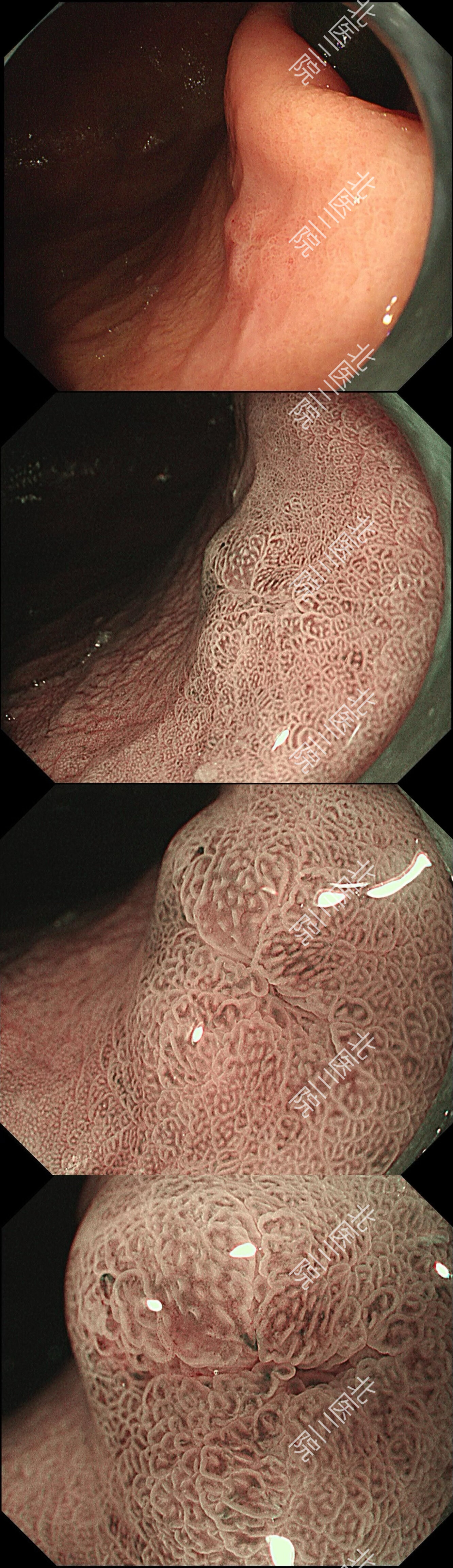
NBI放大胃镜检查
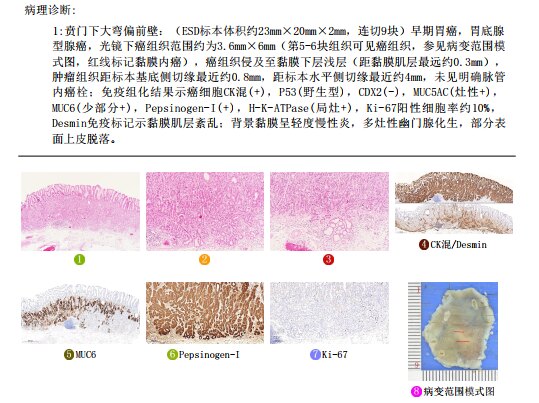
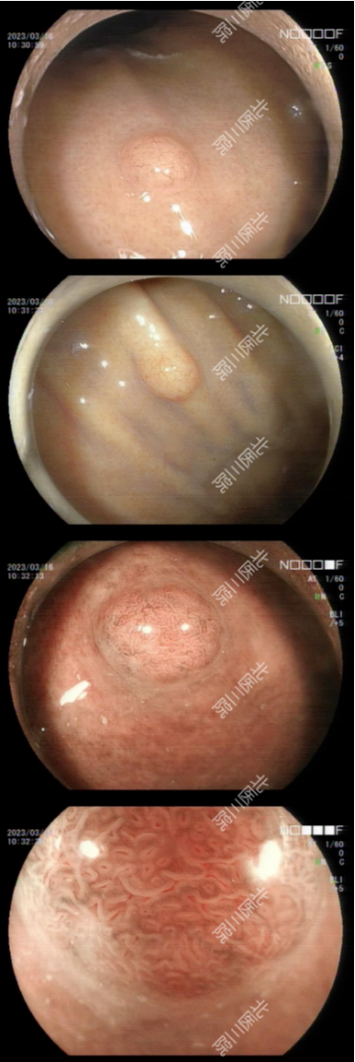
病例3,女性,45岁。胃镜检查发现胃体上部大弯偏后(胃体底交界后壁)可见一处黏膜隆起,约0.5cm,触之稍硬,轻度黏膜下滑动感,颜色透白,倾向于“黏膜下肿物,神经内分泌瘤?”,局部深凿2块合并送检,病理确诊为“胃底腺型胃癌”。电话随访该患者选择去其他医院进一步诊治。
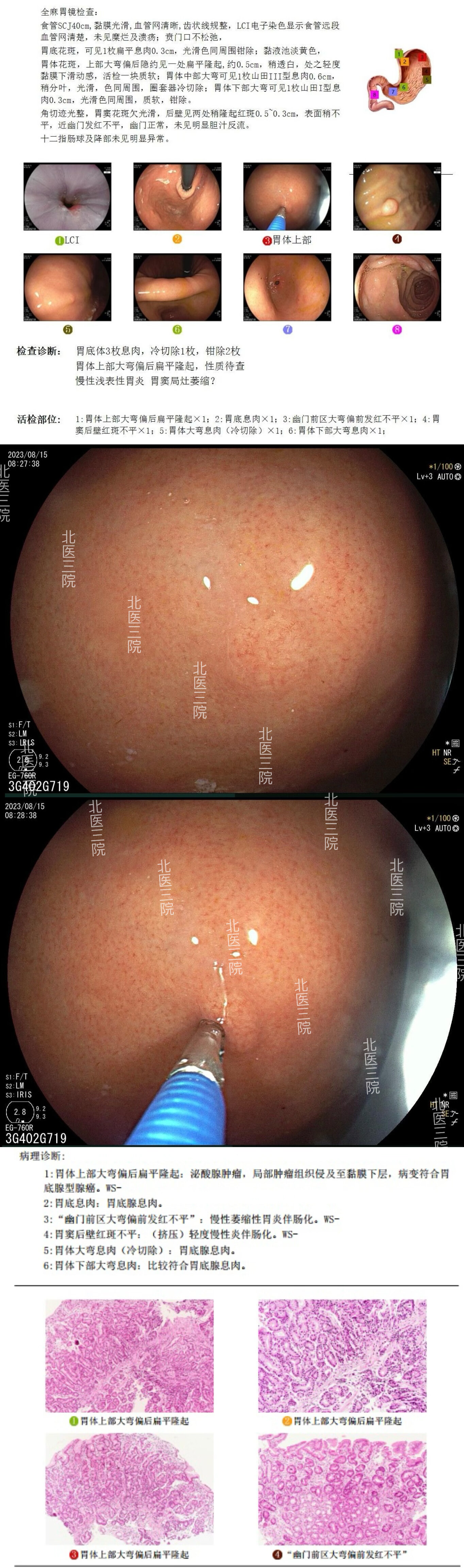
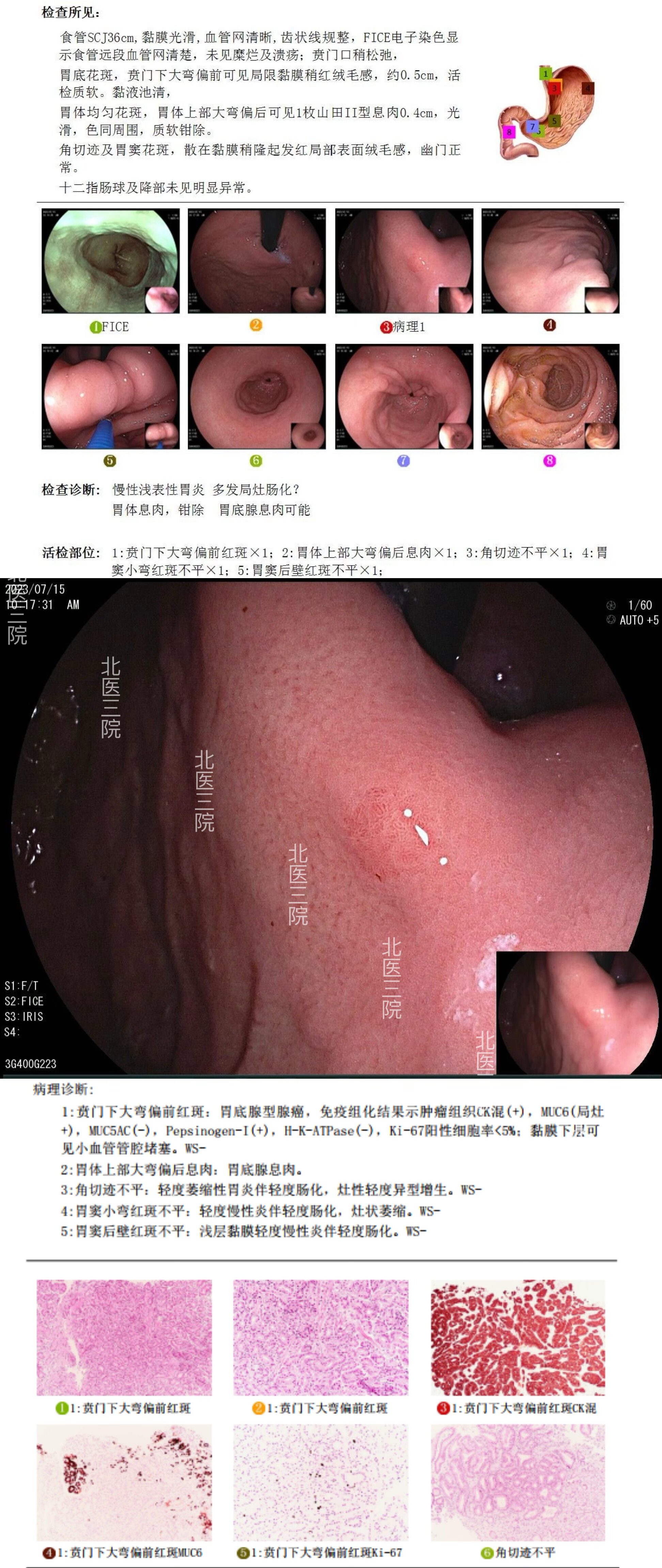
病例4,女性,60岁。首次门诊胃镜检查发现胃底1枚较大息肉待内镜下切除。入院后胃镜治疗时发现胃底体还散在10余枚扁平小息肉,部分光滑考虑为“胃底腺息肉”,少数表面粗糙考虑为“炎性息肉”,遂活检钳除大部分较大息肉,部分送检。术后病理提示活检标本中一枚息肉诊断为“胃底腺型胃癌,基底有残留”。遂再次入院完善蓝激光放大胃镜检查,顺利找到可疑病变,并行内镜下切除,术后病理证实肿瘤完整切除。
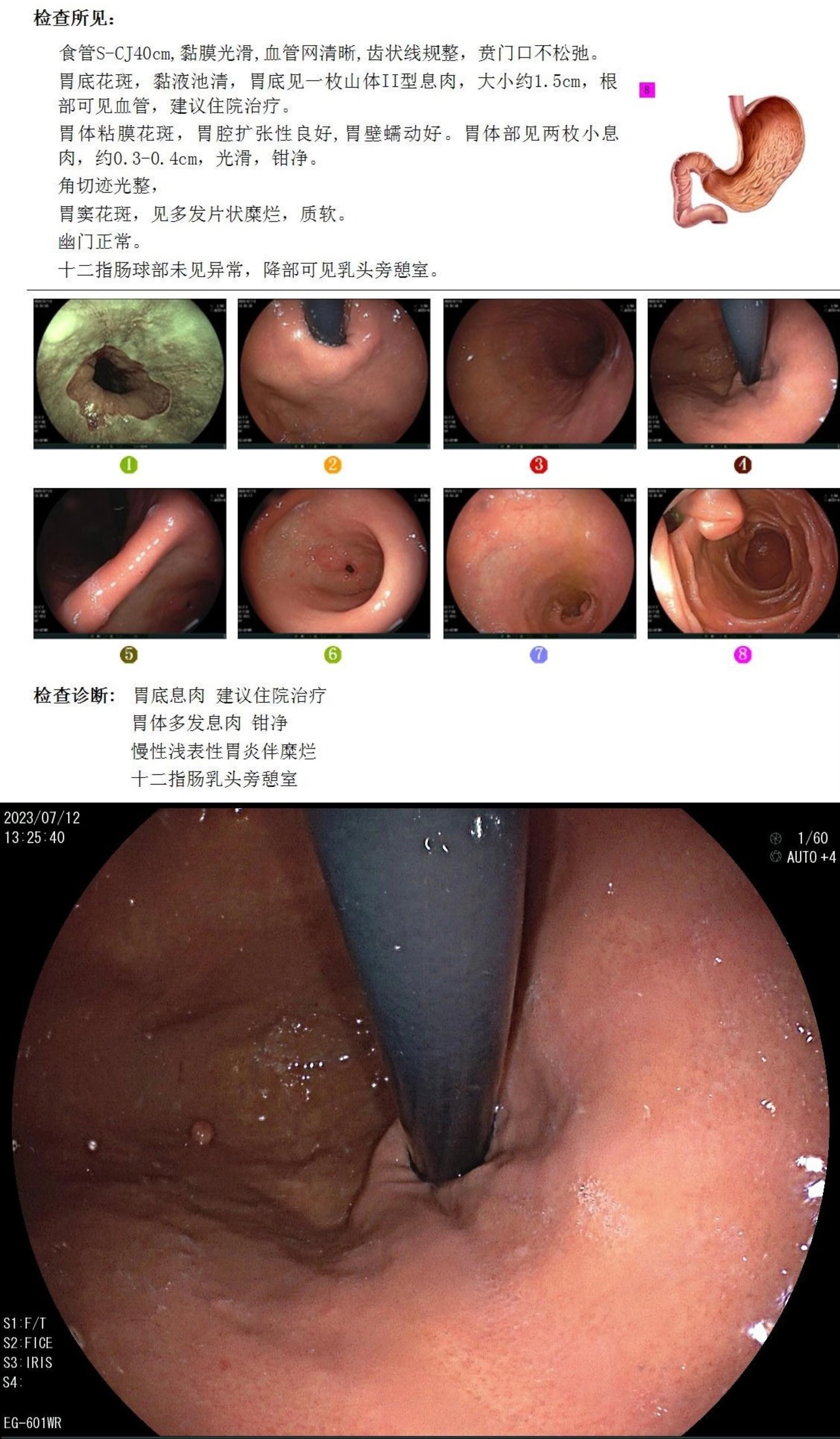
首次门诊胃镜检查
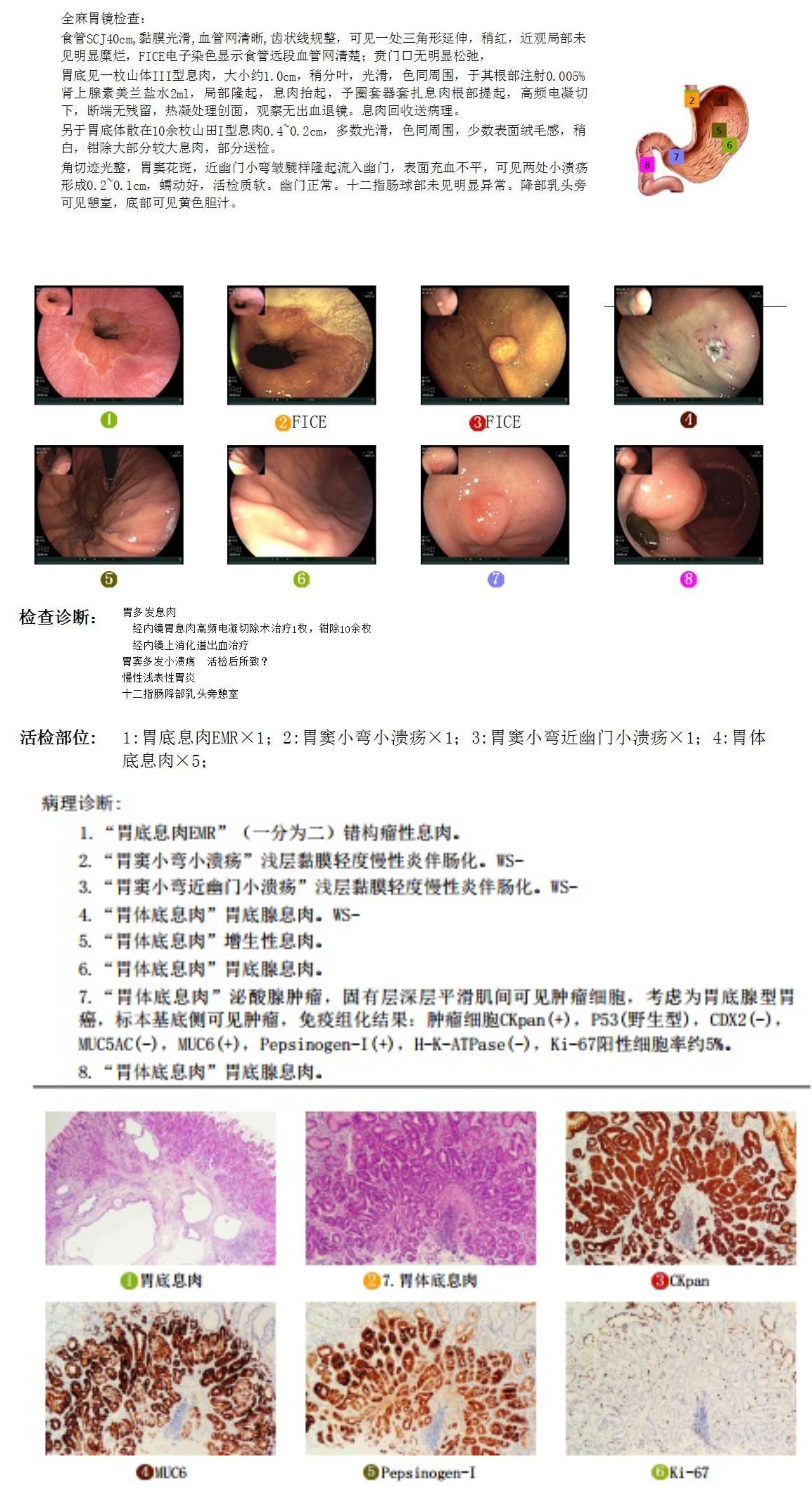
首次住院内镜下治疗
蓝激光放大胃镜检查:在白光下未能找到可疑病灶,更换至LCI模式后发现可疑病灶,BLI放大后确认病变

BLI放大下对比胃底腺型胃癌和良性胃底腺型息肉
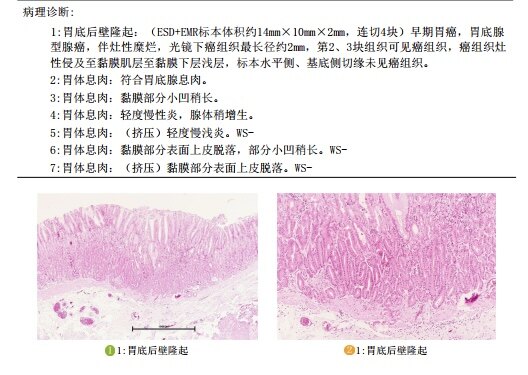
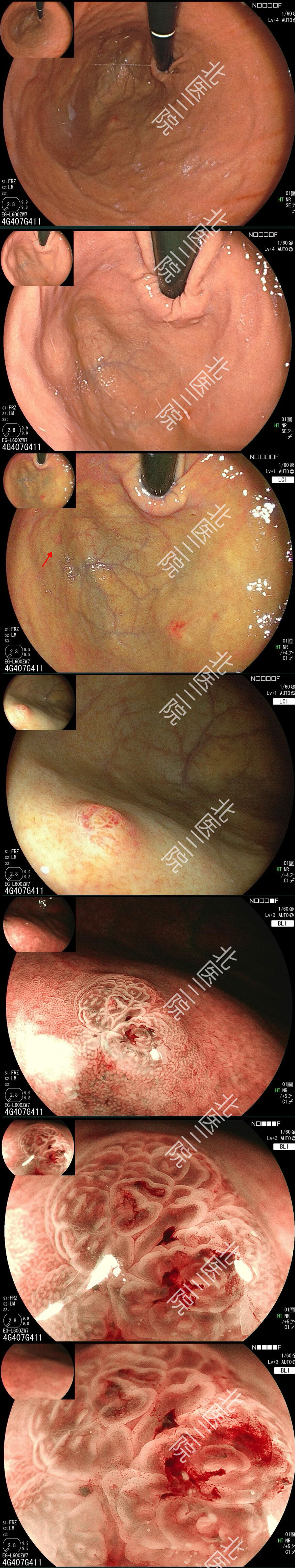
术后病理证实病变完整切除
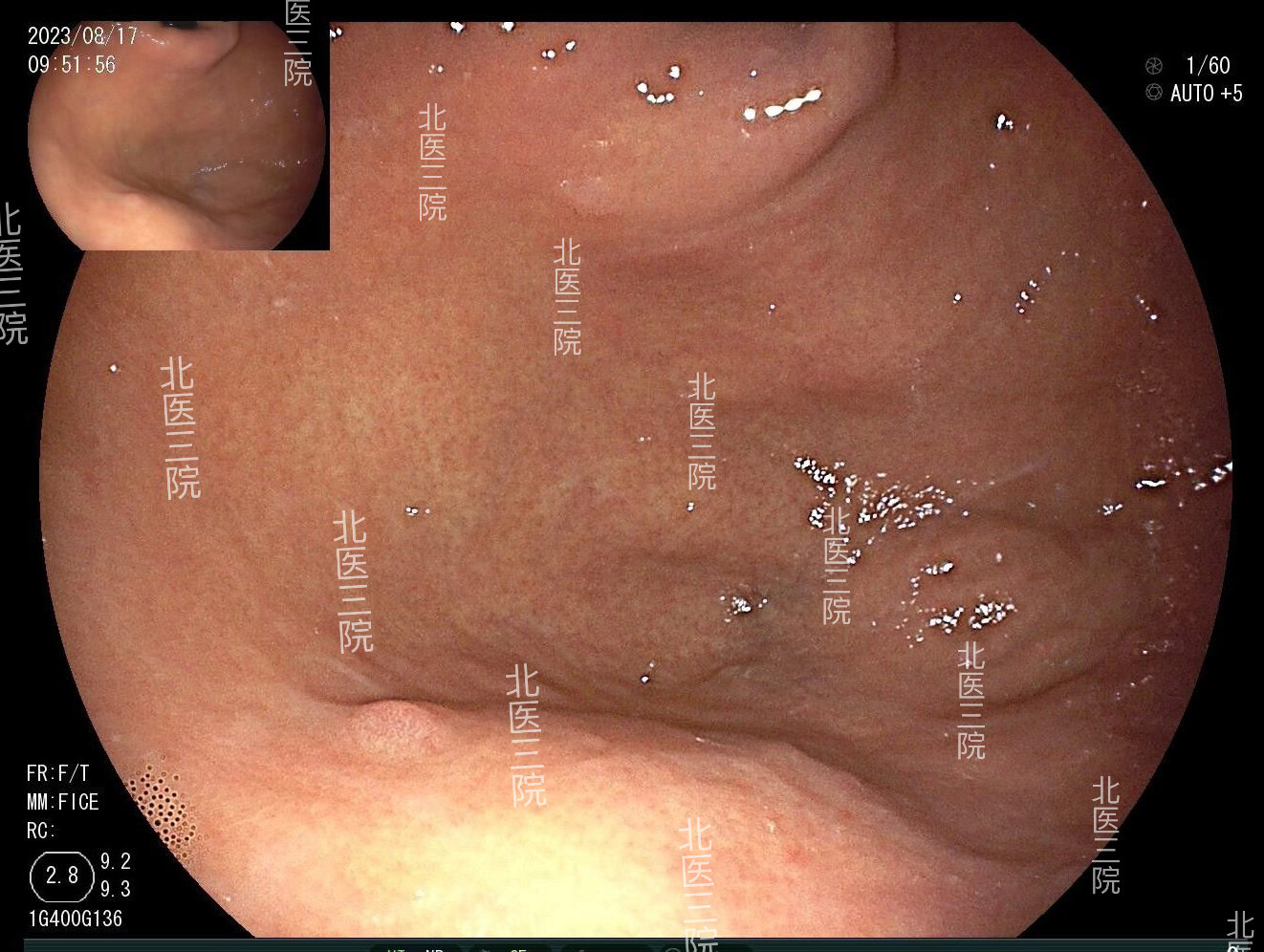
翻出首次住院内镜下切除胃底息肉治疗时的所有图片,发现原始病变在白光内镜下表现非常类似“炎性息肉”
总结上述4名患者,特点如下
1、所有患者均为女性,其中3位在60岁及以下;
2、部位:4个病例3处病变位于贲门胃底,1处病变位于胃体中上部大弯;
3、内镜下多表现为“息肉样隆起”,表面稍粗糙发红;但触之稍硬,黏膜下滑动感不明显,提示有深层浸润表现;
4、所有病变都同时合并有良性胃底腺息肉,其中3例同时有1~3个良性息肉,最后1例同时存在的息肉超过10个,大部分为胃底腺息肉,少数为炎性息肉——合并息肉越多,对白光内镜下识别和诊断带来很大困难。
作为20多年的消化内镜医生,既往经验告诉我们“胃底腺息肉”都是良性的,很少癌变,如果胃息肉不是很多很大,本人在诊治上不是很积极;但从今年发现的这4例胃底腺型胃癌病例来看,对这类患者仍需警惕合并存在胃底腺型胃癌可能:对于所有“胃息肉”患者应尽量钳除息肉并送检,同时需定期随访(根据息肉多少及大小,间隔1~3年);对于白光胃镜难以分辨的病变,放大胃镜可以大大提高对病变的识别(放大胃镜下,病变处微结构明显扩大,排列紊乱,与正常胃底腺蜂窝样分布完全不同,且与周边正常黏膜呈逐渐移行样改变)。
本文是徐志洁版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论