
直面高龄女性生育困境:卵巢储备与生育力评估
作者:张高岳,方广虹
近数十年来,女性生殖衰老与抗衰老成为医学界以及我们女性同胞普遍关注的一个热点!很多高龄女性遇到这样的困境:以前能生不想生,想尽方法做好安全措施;现在想生,年纪大了,各种条件都不好。那么如果调整高龄女性现有不利生育条件,我们从以下几点出发:
一、高龄女性面临的生育困境
1.1目前的困境:女性生殖衰老与妊娠率
女性生殖衰老,顾名思义应该是指卵巢生育功能的衰退,即生殖能力的下降,大约从30岁开始,35岁后加速。临床上讨论生育力和不孕时,常采用一个概念——受精力,指在1个月经周期中获得1次妊娠的可能性,健康的年轻夫妇大约为0.25。“受精力”是从人群角度来估计1个月经周期获得妊娠的可能性,可作为生育潜力定量分析的工具。女方年龄是临床妊娠率(受精力)的重要决定因素,女方年龄在30岁以下,每周期的临床妊娠率在0.25左右;从近30岁起,每周期临床妊娠率逐步下降,其明显下降则从近40岁起,与卵巢内卵泡数减少速度的加快(拐点)相平行;40岁以上,每周期临床妊娠率则在0.12左右,与<30岁时比较,下降了50%以上。
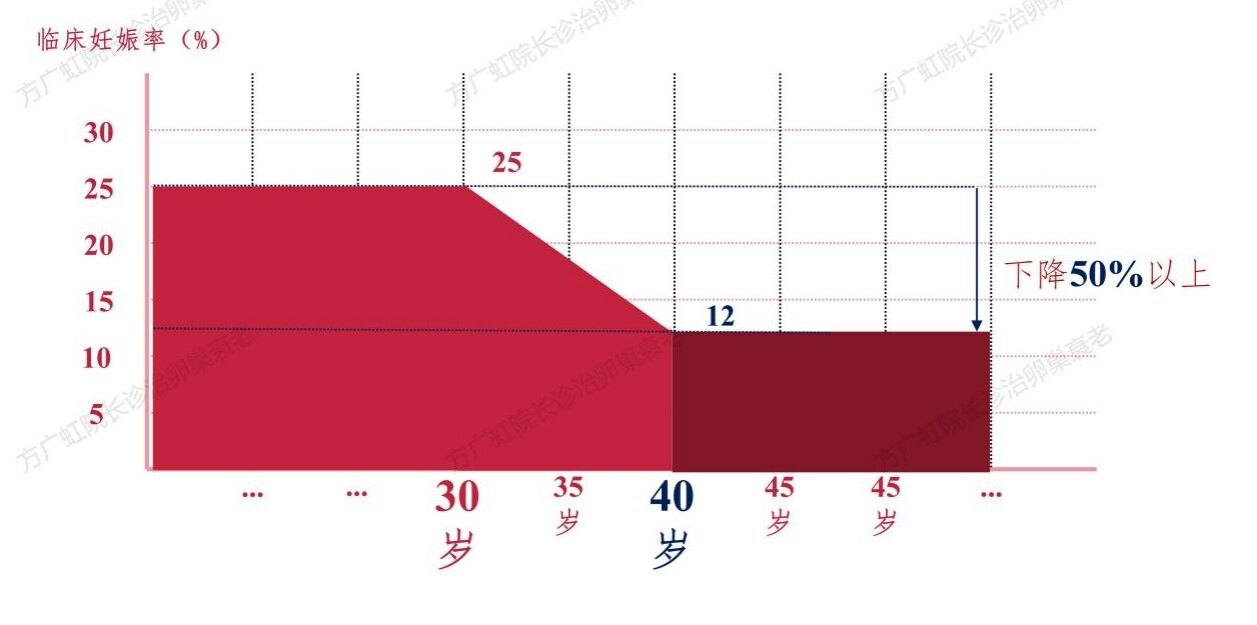
女性生殖衰老与妊娠率:40岁起,卵巢内卵泡数减少速度的加快(拐点)
1.2目前的困境:女性生殖衰老与卵泡数量
妇女生殖衰老从成熟状态到衰退,最直接的原因是卵巢中卵母细胞的加速减少至耗尽,它是随着通过募集、选择至排卵或闭锁,卵母细胞减少加快的过程而进展的,是一个与生育期阶段内年龄增长有联系的演变过程。女性生殖衰老有一个明显加速的阶段。多个研究显示,37~38岁时是始基卵泡数减少速度加快的拐点,构成了所谓的“折棍”现象,在拐点年龄卵泡数约为25000个,绝经时减至1000个左右,从绝经前十余年起卵泡减少的速度加快,这时的加速与生殖衰老速度从此加快的进程显然相联系。
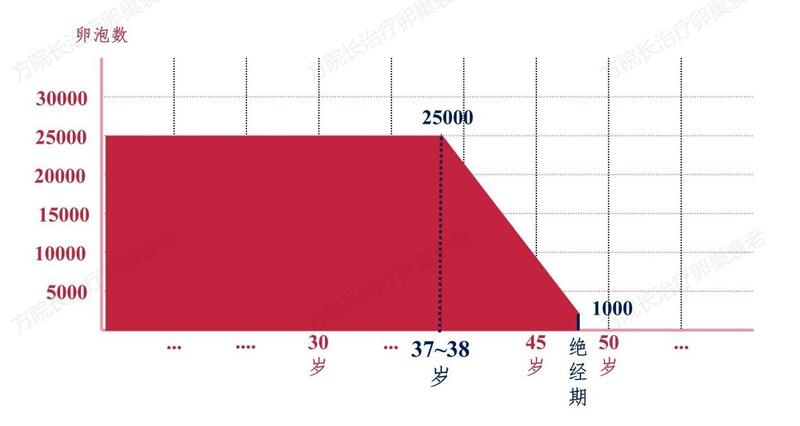
女性生殖衰老与卵泡数量:37~38岁时是始基卵泡数减少速度加快的拐点,构成了所谓的“折棍”现象
除了与年龄相关,众多研究还表明,生殖衰老进程还受民族、种族、文化、地域、生活方式和社会经济状况等因素所影响。除遗传因素及与种族相关的因基因组不同的影响外,女性早期暴露于内外不良因素,如生活习惯、饮食、疾病等,也可能成为生殖衰老在不同时间启动的触发因素。
二、生育力的评估:卵巢储备
卵巢储备的多寡是指卵巢皮质区卵泡生长,发育成熟,排出可受精卵母细胞能力的高低,与卵巢贮存始基卵泡的数量和质量相关。真实的卵巢贮备是由卵巢内始基卵泡数及其质量所决定,但受很多因素所影响。所以卵巢贮备的评估可以通过很多抽血化验、B超等方式评估检测。
2.1神经内分泌评估
女性生殖衰老过程中重要的神经内分泌改变生殖衰老是一个过程,绝非一个事件。与临床以月经改变和随后以绝经为标志的事件相比,神经内分泌改变更早,呈现为一个更为明显的渐进性的动态进程。
2.1.1抑制素B(Inhibin B)、卵泡刺激素(FSH)
卵巢衰老表现:Inhibin B减少和FSH升高
Inhibin B主要由小窦状卵泡的颗粒细胞分泌,在黄体-卵泡期转换时,FSH水平升高,募集一组卵泡进入生长池,因其颗粒细胞数增速明显,Inhibin B升高,在中卵泡期达峰值,协助对FSH敏感的卵泡被选择。抑制素B是针对FSH的一个最主要的负反馈调控物质。抑制素B下降与FSH升高呈负相关,既反映了卵泡数正在减少,也反映生殖衰老中卵泡功能活性正在降低。因此,抑制素B是反映真实卵巢卵泡储备的一个敏感指标。当卵巢内卵泡所剩无几(1000个左右),并对FSH的刺激无反应,子宫内膜也无反应时,妇女绝经,随即进入绝经后期。在此期,抑制素水平低至难以检测到。
2.1.2雌二醇(E2)
卵巢衰老表现:E2浓度变化大
在生育期晚期,即生殖衰老的早期阶段,早、中卵泡期Inhibin B下降,FSH升高时,E2水平并未改变,或者更高,这种升高的雌激素水平,除了下丘脑-垂体对负反馈敏感性可能有所降低的影响外,还可能与较高FSH水平刺激卵泡分泌了更多的雌激素有关。在更年长的排卵规律的妇女,与其自身生育期峰期比较,其卵泡期将会缩短。
对于卵巢功能的指向意义:
(1)卵巢早衰隐匿期:基础E2升高,FSH正常,是介于卵巢功能衰竭和正常之间的中间阶段,即卵巢早衰隐匿期。这是因为卵巢功能降低时,FSH逐渐升高,在一定程度上FSH刺激卵巢产生较多的E2,E2负反馈作用于垂体,又使FSH分泌降低,出现FSH正常而E2升高。随着年龄增加和卵巢功能衰竭,就会出现高FSH、LH,低E2状态。
(2)卵巢功能衰竭:基础E2降低(<20pg/ml),而FSH、LH升高,尤其是FSH>40IU/L时,提示卵巢功能衰竭。
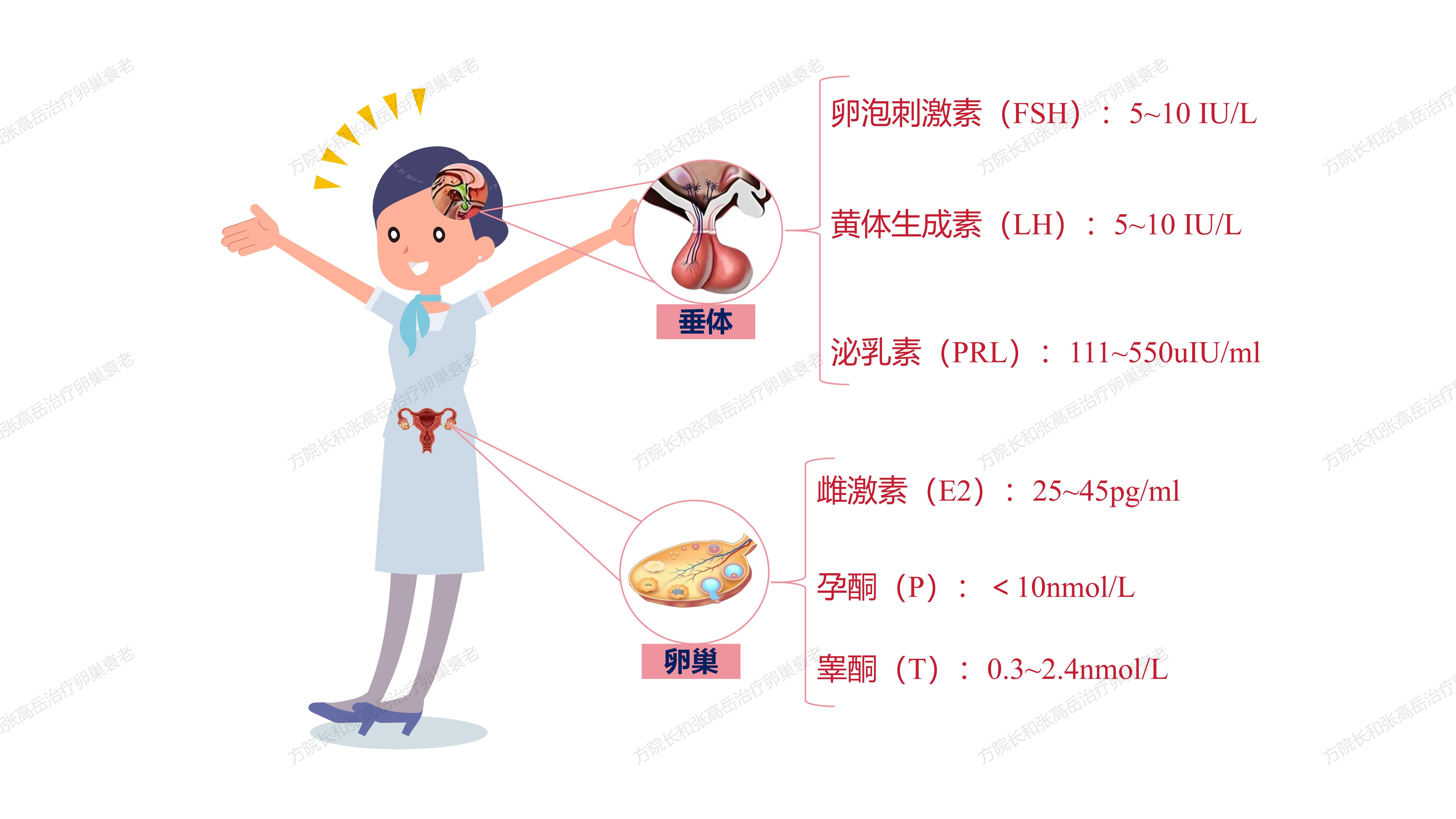
女性激素来源
2.1.3抗苗勒管激素(AMH)
卵巢衰老表现:AMH产量逐渐降低
AMH是转化生长因子(TGF)-β超家族的一个成员,为糖蛋白激素,影响组织生长和分化。妊娠8周时,男性胎儿睾丸开始分泌AMH,诱导苗勒管退化;女性胎儿36周之后卵巢才表达AMH;随着女性年龄的增大,AMH表达也在逐渐减少,35岁左右AMH均值为1.89ng/mL,40岁后仅为0.12ng/mL(1ng/mL=4.148pmol/L);卵巢内的小窦卵泡数量越多,AMH的浓度便越高;反之,当卵泡随着年龄及各种因素逐渐消耗,AMH浓度也会随之降低,当AMH值低于1.2ng/ml时,表示卵子库存量不足建议尽早受孕;接近绝经期时,AMH便渐趋于0,可作为预测卵巢储备的标志物。
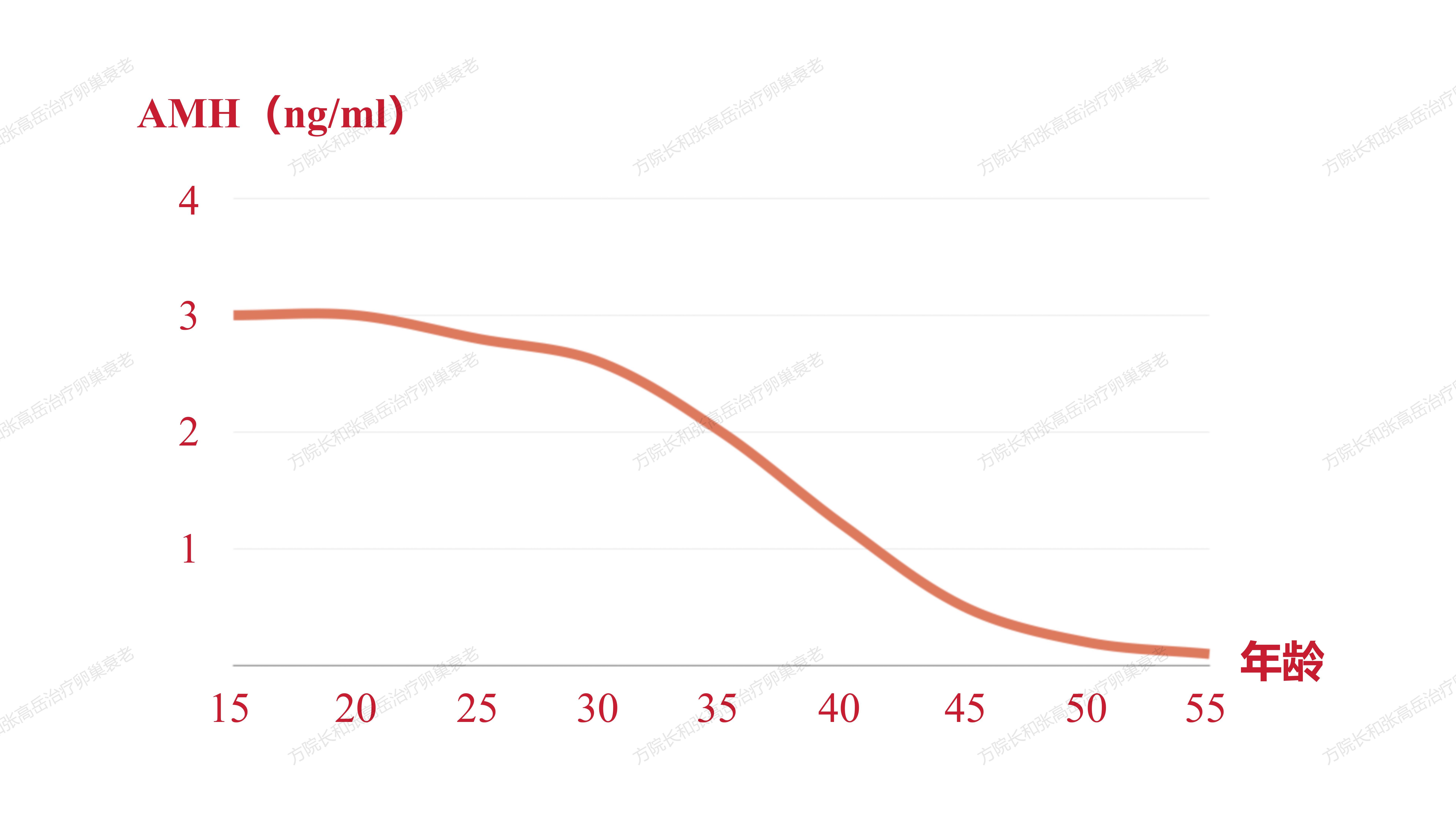
当卵泡随着年龄及各种因素逐渐消耗,AMH浓度也会随之降低
(1)AMH的功能:可能通过抑制卵母细胞的减数分裂,参与卵母细胞成熟和调节卵泡发育;限制始基卵泡被募集;通过调控卵泡对FSH的敏感性,来控制卵泡的生长,促进优势卵泡的被选择和继续发育。
(2)AMH数值变化的意义:有利于保障发育卵泡的质量,并防止卵泡过快过早地被消耗,以保存卵巢的储备功能;若缺乏AMH,卵泡的损耗会加速。因此,在女性,AMH仅由卵巢内进入生长状态的窦前卵泡和小窦状卵泡(≤4mm)的颗粒细胞分泌;AMH分泌的特点为非周期性,分泌的模式和数量不受促性腺激素调控,非FSH依赖的,只与进入生长状态的小卵泡数有关,AMH是一个可能只源于卵巢的激素,当卵泡(>4mm)继续增大,其表达量渐下降;当卵泡达到8mm以上,窦卵泡中AMH表达渐消失;在闭锁卵泡中无表达。
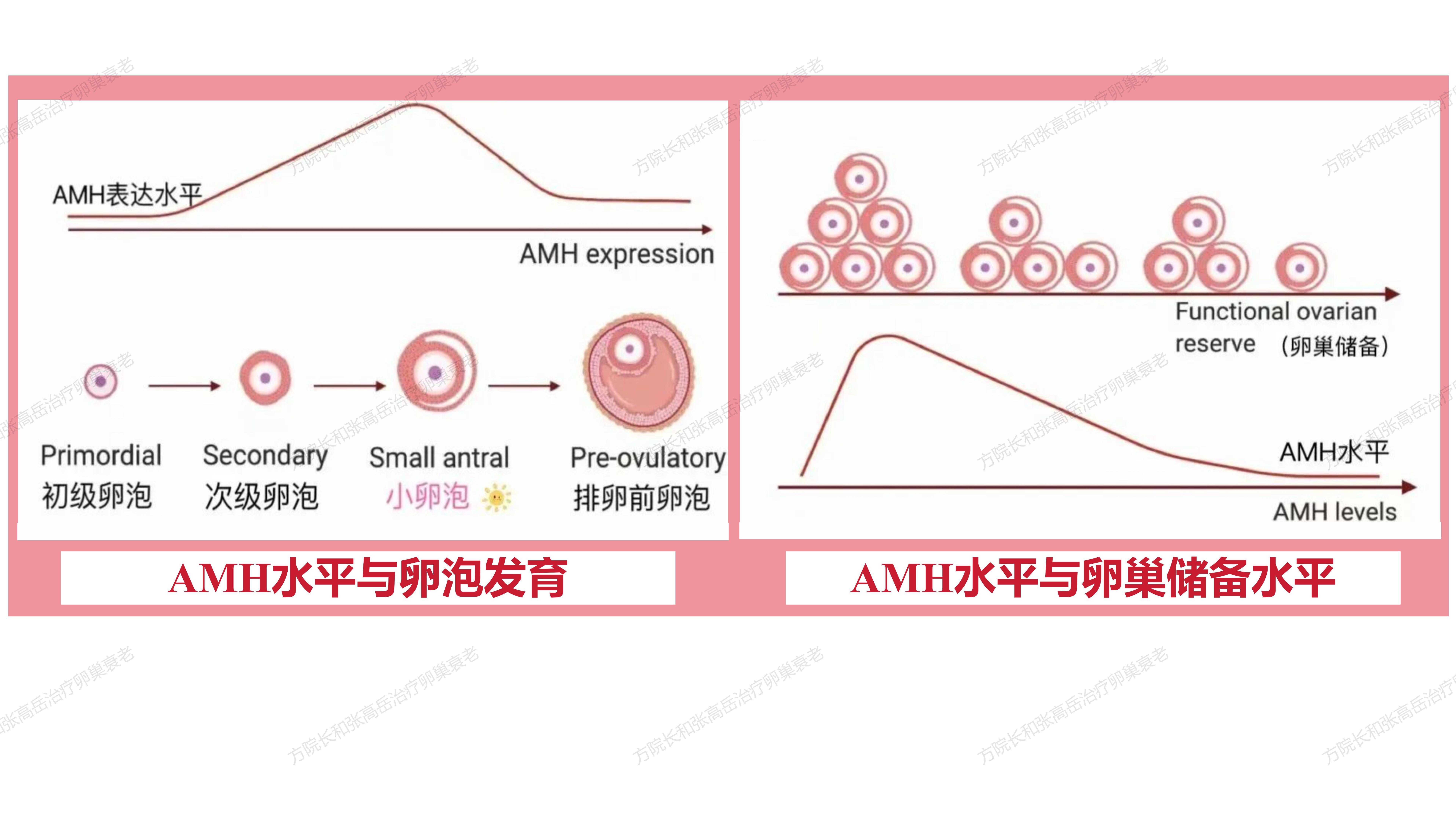
AMH分泌的模式和数量不受促性腺激素调控,非FSH依赖的,只与进入生长状态的小卵泡数有关
(3)AMH对以下几种情况有提示及警示意义
1)多囊卵巢综合症(PCOS)患者拥有较正常妇女更多的生长状态窦卵泡及其颗粒细胞分泌AMH的能力增强,AMH为其诊断提供新的参考指标,其AMH血浓度可比正常妇女高2~3倍,若AMH值大于6.8ng/ml时,可考虑有多囊性卵巢症候群;
2)AMH对卵巢早衰,卵巢颗粒细胞瘤,儿童性别发育异常的诊断有重要的意义;
3)AMH在辅助生殖技术(ART)前能准确地预测卵巢反应,制定个体化刺激方案,一定程度提高妊娠率,降低并发症风险;
4)当FSH、Inhibin B水平、窦卵泡数(AFC)尚未改变时,AMH就已降低,在评估生殖衰老进展中,它是较抑制素B出现更早的标志物;此外AMH还可用作预测距离绝经的时间和绝经年龄的标志物。
2.2窦卵泡数(AFC)的变化评估
在现阶段,谈到真实的卵巢储备仍只考虑始基卵泡的数量。年龄和超声下AFC解释卵巢始基卵泡数变化的程度达74%。因此,AFC(直径>1mm)可以反映真实的卵巢储备。
2.3月经周期
女性一生中月经周期长度的变化有规律可循,月经周期长度可变性增强反映生殖衰老加速。研究发现,月经初潮后5年内和绝经前7年内,人群中月经周期长度的变异大,与这2个阶段内HPO轴周期性功能的不稳定改变一致;35岁以后月经周期长度的缩短加快,此后增大,这与35岁以后与生殖衰老有关的神经内分泌的改变趋于明显,及之后卵泡数减少速度加快相一致。只有月经频率(实际反映的是月经周期的长度)的改变才与生殖衰老的阶段性有关,可以用于估测生殖衰老的过程;停经3~11个月将在4年内进入绝经后(无生殖能力期)。
总结
针对群体女性首次生育年龄推后的社会趋势,使评估其生育潜力(卵巢贮备)种种手段(标志物)技术日益发展,女性生育力高峰出现在20~30岁的中、晚阶段,此后生育力逐渐降低直到绝经。生育力下降发生在FSH水平上升,抑制素B下降和月经周期长度改变之前,AMH是较抑制素B出现更早的标志物。内分泌激素水平的变化总体趋势可以反映生殖衰老进程,但在个体间和个体的不同时间可变性大,数值重叠明显。生殖衰老过程是在人群存在一个普遍适用的规律;但就个体而言,发生的时间可早或晚,进程也可快或慢。
面对卵巢储备功能下降、高龄女性的生育需求,随着辅助生殖技术的发展,满足了较年长妇女(生育期晚期)的生育要求,但胚胎移植或卵母细胞移植并不能够提高妊娠率及改善妊娠结局;卵子冻存技术由于伦理、法律及技术的限制,其临床应用不能得到普遍的推广;自体细胞治疗(自体富血小板血浆PRP,自体骨髓、脂肪干细胞治疗等)提供了一个新的治疗参考。
本文是方广虹版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论