
低位直肠癌CCR后再生

患者 男 60岁
主诉:便血4月余。
既往史:高血压3年余,口服苯磺酸左氨氯地平片1#qd,血压控制平稳,入院血压136/72mmHg。
个人史:2020年行内镜下胃息肉摘除术。
家族史:姐姐肺癌。
查体:直肠指检距肛门3cm触及肿物,占据肠腔1/2周,质地中等,活动度可,指套染血阳性。(2023-01-28)
诊断:直肠恶性肿瘤(cT3N2MX) IIIB期
现病史:
患者4月前无明显诱因出现大便带血,色暗红,出血量进行性增加,久坐后加重,伴里急后重感,饭后有肛门坠胀感,大便一日2-3次,成型,无明显排便困难,无腹痛腹胀,无排便时疼痛,无恶心呕吐等其他不适。2023-01-10外院结肠镜示:进镜至回盲部,距肛约70cm,直肠距肛约1-5cm可见不规则肿块,约占管腔1/2周,边缘隆起,中央凹陷,表面充血糜烂,触之出血,活检质脆。2023-01-10病理示:(直肠肿块活检)高级别上皮内瘤变伴癌变可能。为求进一步诊治来我院,门诊拟“直肠恶性肿瘤”收住入院。
病来,患者精神饮食睡眠可,小便正常,大便如上,近期体重下降5kg。
辅助检查:
消化道肿瘤标记物:
2023-01-12 CEA 3.22 ng/ml(≤5.00);CA199 19.37 U/ml(≤37)
肠镜:
2023-01-10 外院:进镜至回盲部,距肛约70cm,直肠距肛约1-5cm可见不规则肿块,约占管腔1/2周,边缘隆起,中央凹陷,表面充血糜烂,触之出血,活检质脆。
2023-02-01 我院活检病理(202302047):(直肠肿物)腺癌。免疫组化:202302047-1片:hMLH1(+)、hMSH2(+)、hMSH6(+)、PMS2(+)、Her2(0)。
影像学检查
MRI(2023-01-12):
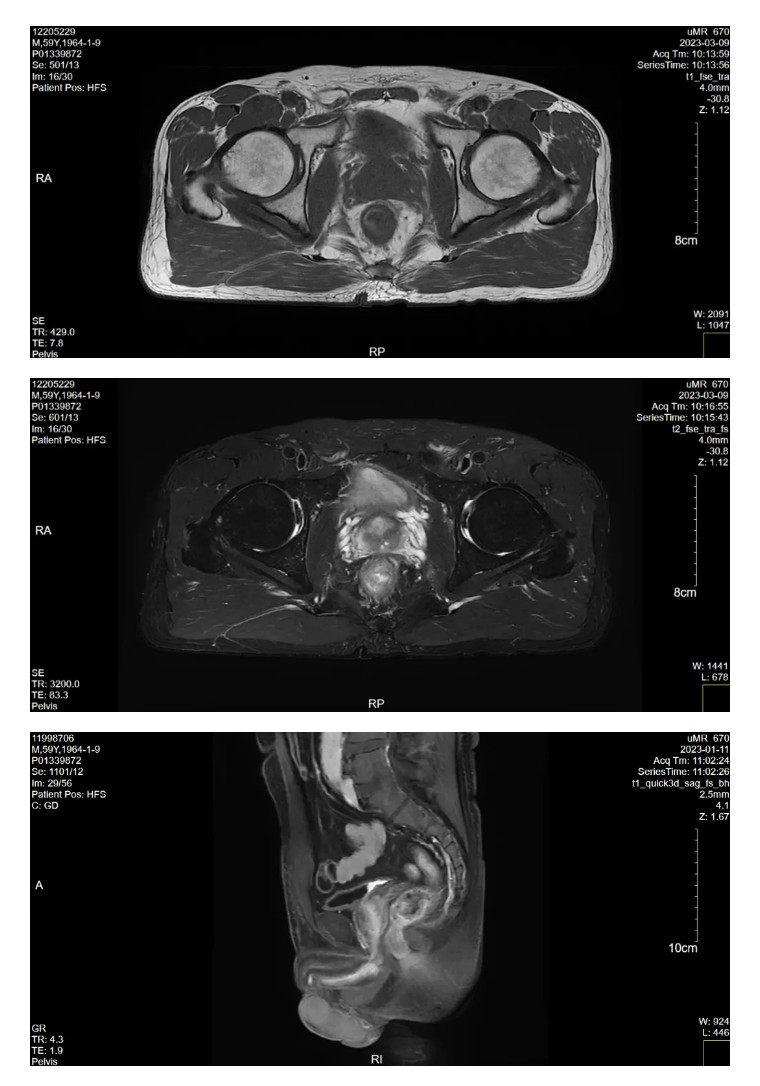
DIS:直肠肿瘤位于中下段直肠,位于腹膜反折下,肿瘤下缘距肛下缘约3.3cm。
T:肿瘤穿透肌层及浆膜层,壁外脂肪间隙模糊,多发毛刺样浸润壁外脂肪间隙,浸润深度约6mm;肿瘤上下径约3.6cm。
A(肛管):肛管未见明显肿瘤侵犯。
N(淋巴结):直肠系膜区见5枚淋巴结显示,形态不规则,DWI呈高信号,T2WI呈高低混杂信号,最大一枚位于直肠系膜左方,直径约8mm。
C(CRM):环周切缘阴性。
E:(EMVI,壁外血管侵犯):壁外血管可疑侵犯。

患者便血4月入院,依据各项检查,患者直肠癌诊断明确,直肠MR分期:cT3N2MX IIIB期,CRM(-),EMVI可疑(+)。患者有强烈保肛意愿,综合评估后根据CSCO 2021版指南推荐,对低位直肠癌需要保肛或肿瘤负荷较大的患者,推荐伊立替康为基础的同步放化疗,即按照Cinclare研究方案,以期肿瘤退缩明显,有保留肛门可能。
患者2023-02-06至2023-03-10行盆腔新辅助放化疗
1、放疗靶区包括:CTV包括直肠系膜、直肠肿瘤、双侧髂内动脉、骶前及闭孔淋巴引流区,CTV外扩0.5cm形成PTV。
2、采用调强放疗技术 ,95% PTV 处方剂量50Gy/25F,单次2Gy,周围正常组织限量均在安全范围之内。
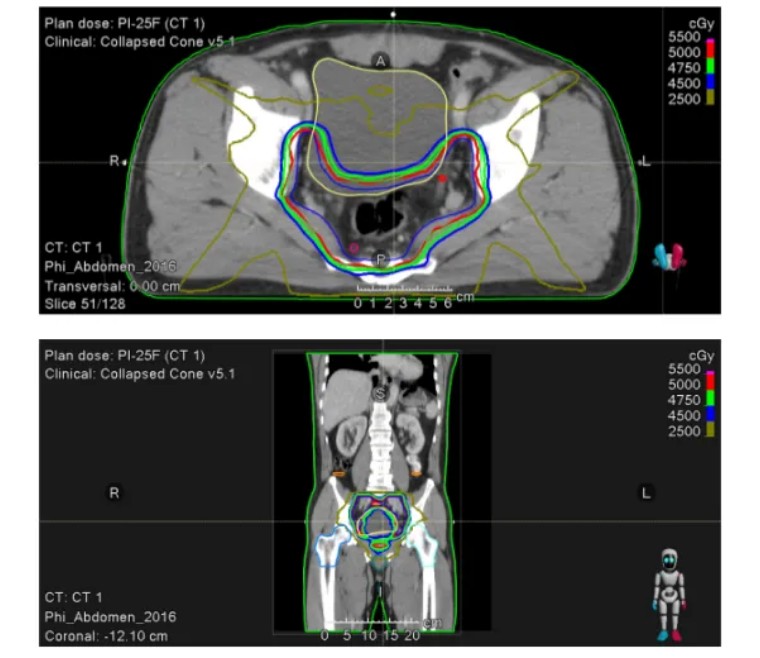
患者2023-02-07、02-14、02-22、03-01、03-08行5次CapIri方案每周同步化疗:伊立替康 138mg d1+卡培他滨 1.0g bid d1-5。
不良反应:
过程顺利,无不良反应。
查体:
直肠指检距肛约2-3cm可触及菜花状隆起肿物,活动度可,指套血染阴性。(2023-04-04)
消化道肿瘤标记物:
CEA 2.27 ng/ml(≤5.00);CA199 15.44 U/ml(≤37)(2023-03-08)
VS
CEA 3.22 ng/ml(≤5.00);CA199 19.37 U/ml(≤37)(2023-01-12)
MRI(2023-03-12):
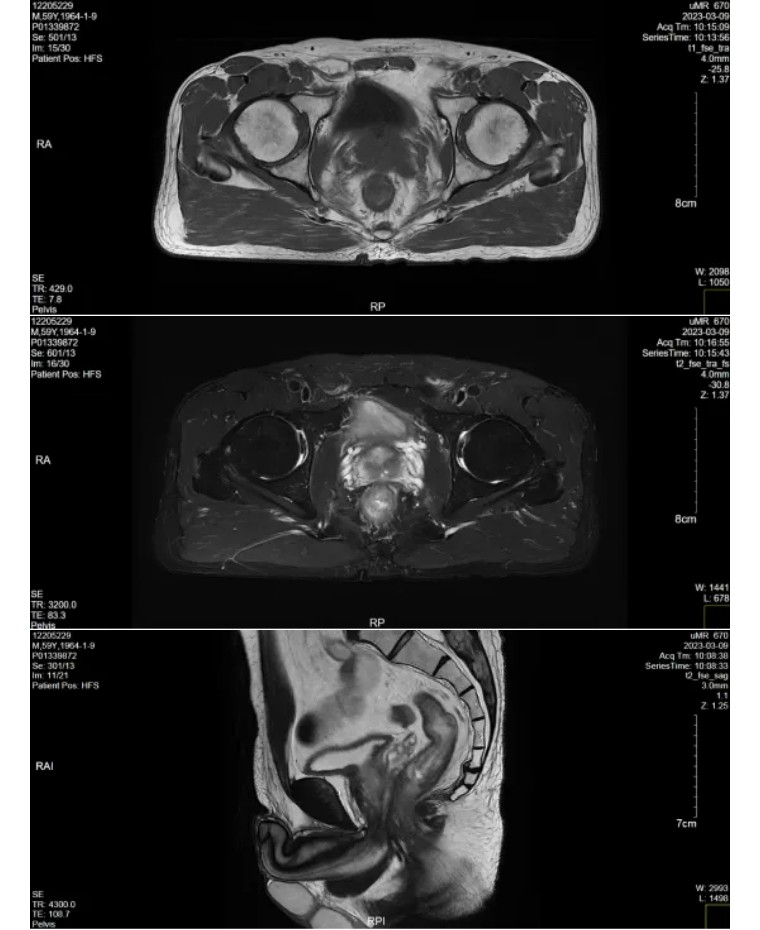
DIS:肿瘤位于下段直肠,肿瘤下缘距肛下缘约5.0cm。
T:中下段直肠粘膜下水肿表现为主,DWI序列左侧壁见局限性弥散受限加重区,增强后不均匀强化,临近壁外脂肪间隙稍模糊,浸润深度约3mm;肿瘤上下径约1.3cm。
A(肛管):肛管未见明显肿瘤侵犯。
N(淋巴结):直肠系膜区见3枚增大淋巴结影,大者短径约6mm。
C(CRM):环周切缘阴性。
E:(EMVI,壁外血管侵犯):壁外血管可疑侵犯。
诊断:直肠中下段癌(T3bN1Mx),距肛下缘5.0cm,环周切缘阴性,壁外血管可疑侵犯,肿瘤较前大部分已退缩,仅少许残留,结合内镜;mrTRG(2)。
疗效评价(同步放化疗结束):
PR

患者直肠癌新辅助放化疗后近1月,肿块较前退缩,考虑患者局部晚期直肠癌,并且患者保肛意愿强烈,依据CSCO 2021指南,有巩固化疗指征,入APRAM研究FLOFIRINOX组。2023-04-04、2023-04-18、2023-05-03、2023-05-23、2023-06-06、2023-06-27、2023-07-11、2023-07-27、2023-08-10起予患者9次FOLFIRINOX方案化疗:氟尿嘧啶 4000mg civ48h+奥沙利铂 144mg d1+伊立替康 255mg d1。
不良反应:
恶心I级
骨髓抑制II级
查体:
直肠指检未及明显占位,腹股沟淋巴结(-)。(2023-08-24)
消化道肿瘤标记物:
CEA 3.72 ng/ml(≤5.00);CA199 7.13 U/ml(≤37)(2023-08-10)
VS:
CEA 2.27 ng/ml(≤5.00);CA199 15.44 U/ml(≤37)(2023-03-08)
肠镜(2023-08-23):
直肠四壁黏膜可见散在团簇状毛细血管聚集。距肛门3cm7点方向可见瘢痕样改变,并见局
部血管扩张,未见溃疡及新生物等。
诊断:直肠恶性肿瘤放化疗后(结合病史)。放射性直肠炎。

MRI:
直肠癌放化疗后复查,直肠治疗后改变,局部未见明显肿瘤存活征象,请结合临床及其他检查。(mrTRG1)
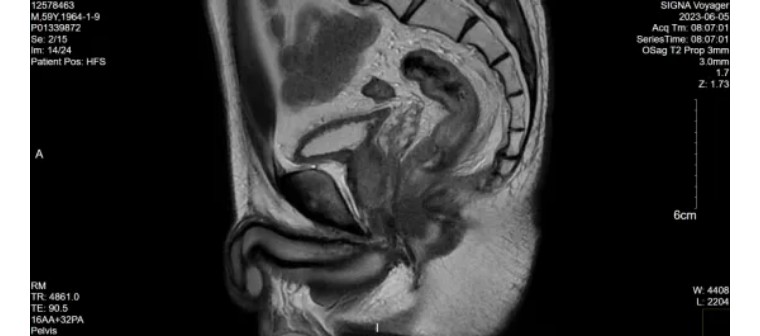
2023-06-05(4次FOLFIRINOX巩固化疗后)
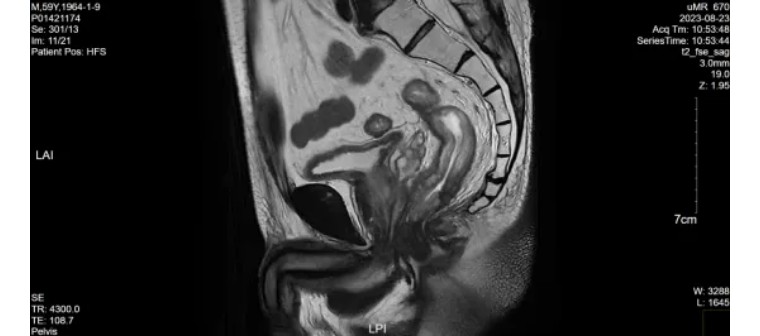
2023-08-24(9次FOLFIRINOX巩固化疗后)
PET/CT(2023-08-24):
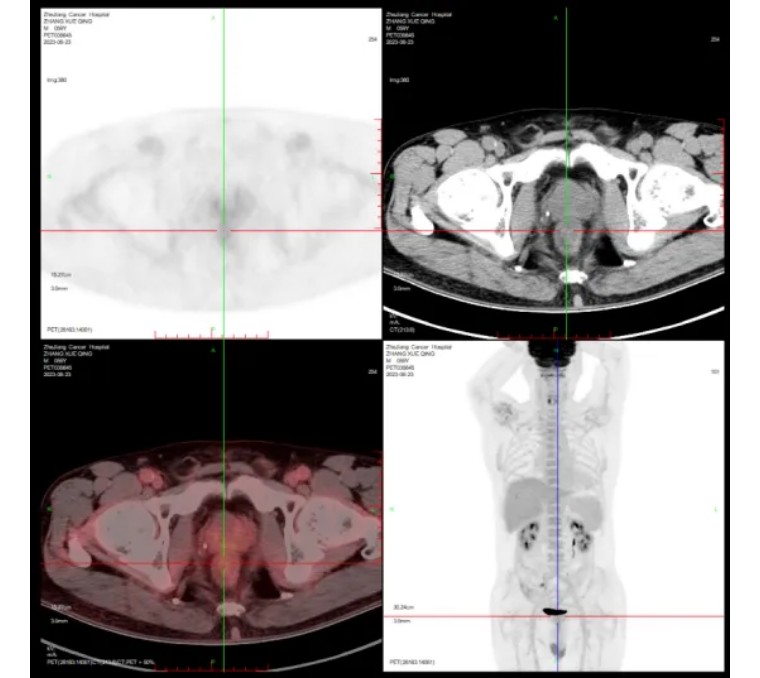
直肠管壁未见明确增厚及FDG代谢增高灶,未见明确肿瘤存活征象,请结合肠镜。
直肠左侧系膜区小淋巴结,不伴FDG代谢,建议随访。
疗效评价(巩固化疗结束):
cCR

患者全面评估后所有检查提示cCR,进入观察等待阶段。2024-01-08复查直肠指检提示距肛3cm左侧壁一枚质硬结节,遂完善其他检查。
查体:
直肠指检距肛3cm左侧壁一枚质硬结节,活动,表面光滑。(2024-01-08)
消化道肿瘤标记物:
2023-01-04
CEA 3.31 ng/ml(≤5.00);CA199 13.33 U/ml(≤37)
2023-08-10
CEA 3.72 ng/ml(≤5.00);CA199 7.13 U/ml(≤37)
肠镜(2024-01-08):
直肠中下段黏膜色泽发白,散在点片状毛细血管显露明显,下段局部黏膜呈疤痕样改变,予活检。诊断:直肠癌放化疗后,请结合临床。
病理(1012900998):(直肠)粘膜慢性炎伴间质纤维组织增生,淋巴细胞、浆细胞及少量嗜酸性粒细胞浸润。
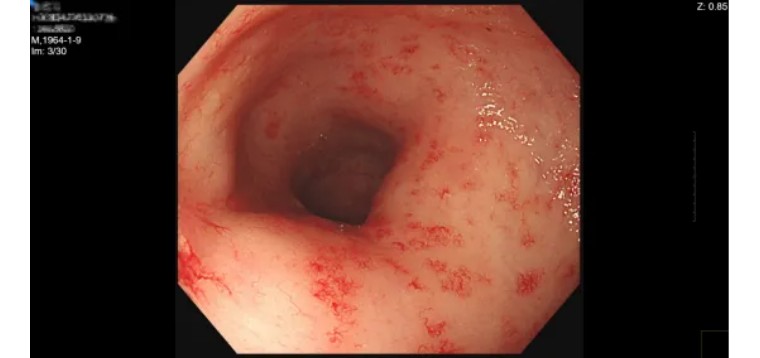
MRI:
直肠癌放化疗后复查,对比前片2023-11-20 MR:直肠治疗后改变,直肠中下段局部左侧壁增厚,倾向放疗后改变,较前略明显,请结合内镜。
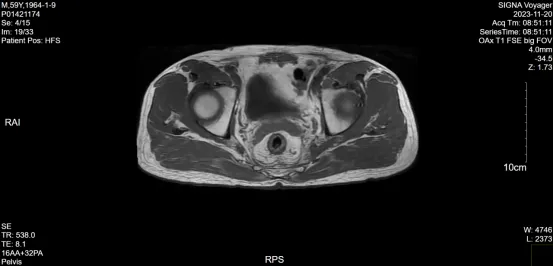
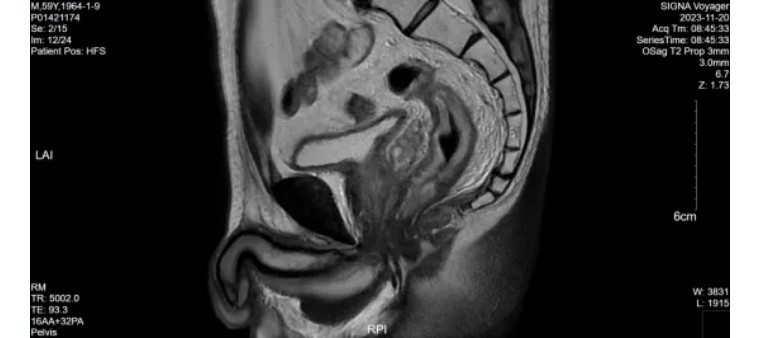
(2023-11-20)
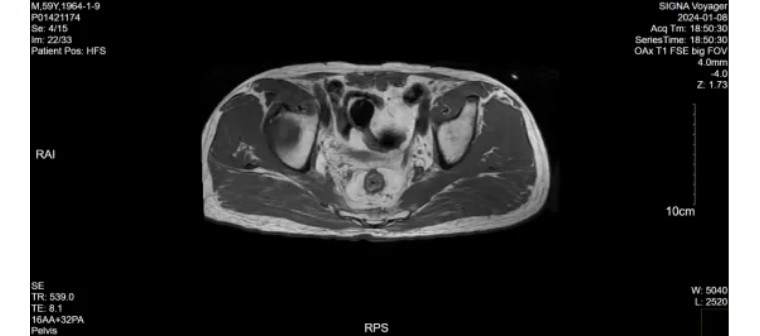
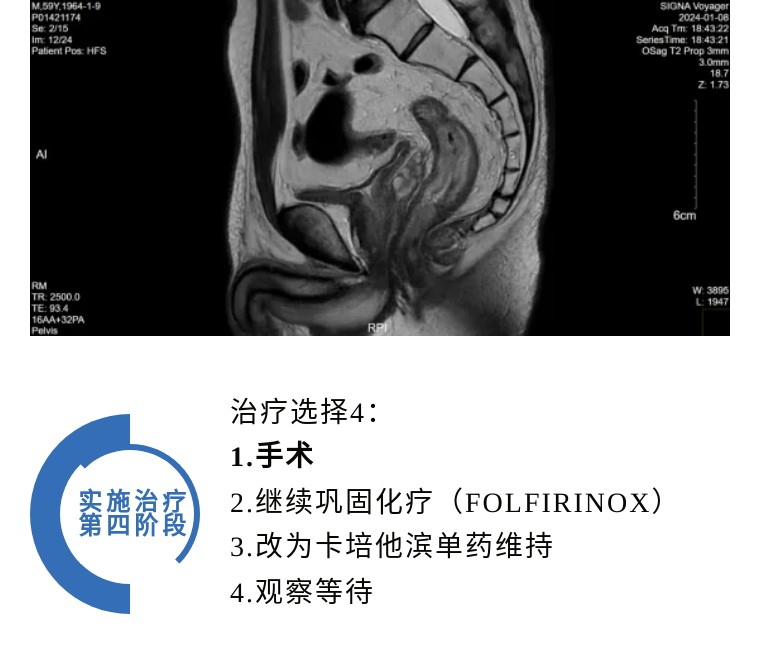
患者直肠恶性肿瘤新辅助放化疗后,肿瘤残留可能,无远处转移,局部可切除,符合手术适应症。2024-01-15日行腹腔镜下直肠癌低位前方切除术+保护性回肠造口术。
术后病理(2024-01-29):
腺癌,中分化;浸润至无腹膜盖覆的肠周软组织;上、下切缘及放射切缘均阴性。脉管侵犯:无;神经侵犯:有;淋巴结:合计2只淋巴结内未见癌转移。癌结节:合计0个。治疗反应:2部分退缩。PMMR

1. T2以上的低位直肠癌,为了获得保肛机会,化放疗后争取CCR是可行的策略;
2. 即使认为CCR,依然有肿瘤再生的可能(主要在原位),密切监测特别是肛门指检至关重要;
3. 一旦发现肿瘤再生,立即挽救性手术治疗,依然能够获得根治。。

本文是卢前版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论