 三甲
三甲
急性胰腺炎—并发症的治疗
若患者有中度或重度急性胰腺炎、脓毒症征象或首发症状出现后72小时临床恶化,则应接受对比增强CT,以评估有无胰腺或胰腺外组织坏死和局部并发症。有持续器官功能衰竭及大量局部并发症的患者应转到专业治疗中心或者ICU。
局部并发症 — 急性胰腺炎的局部并发症包括:急性胰周积液(acute peripancreatic fluid collection, APFC)、胰腺假性囊肿、急性坏死物积聚(acute necrotic collection, ANC)和包裹性坏死(walled-off necrosis, WON)。虽然APFC和ANC可能在急性胰腺炎发病后4周内就出现,但胰腺假性囊肿和WON通常见于发病4周以后。
急性胰周积液 — 积液通常发生在胰腺炎的早期阶段。APFC没有边界清楚的包膜,通常不会引起症状,可自行吸收而不需引流。
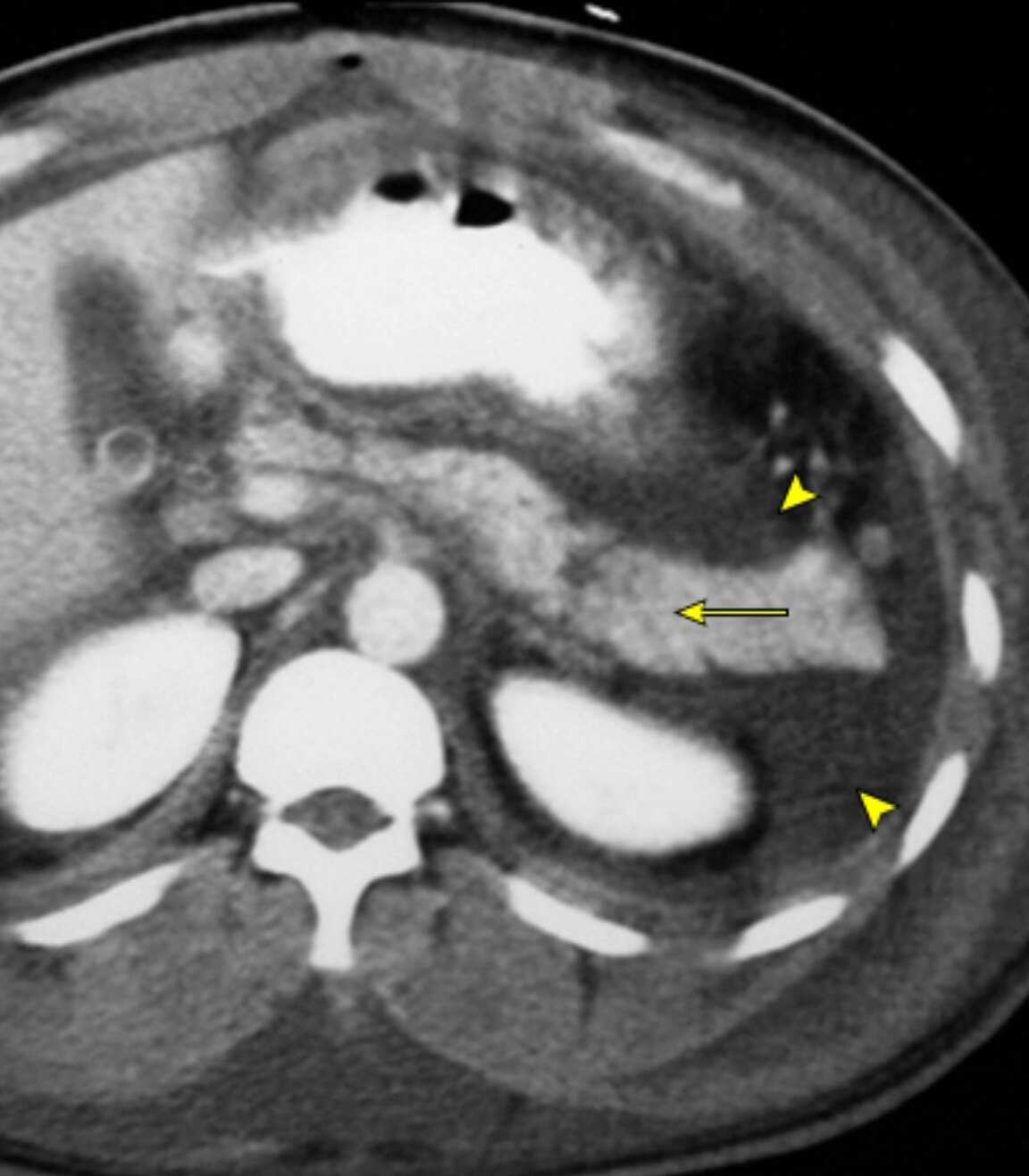
胰腺假性囊肿 — 胰腺假性囊肿是由边界清楚的炎性包膜包裹的积液,通常位于胰腺外,很少有或没有坏死。胰腺假性囊肿通常出现在间质水肿性胰腺炎发病4周以后。
急性坏死物积聚和包裹性坏死 — 坏死性胰腺炎最常表现为累及胰腺和胰周组织的坏死。坏死可能会导致ANC,ANC包含数量不等的液体和坏死物,但缺乏明确的包膜;坏死还可能导致WON,它是由胰腺和/或胰周坏死物形成的成熟包裹性积聚,具有边界清楚的炎性包膜。ANC和WON最初都是无菌的,但可能被感染。
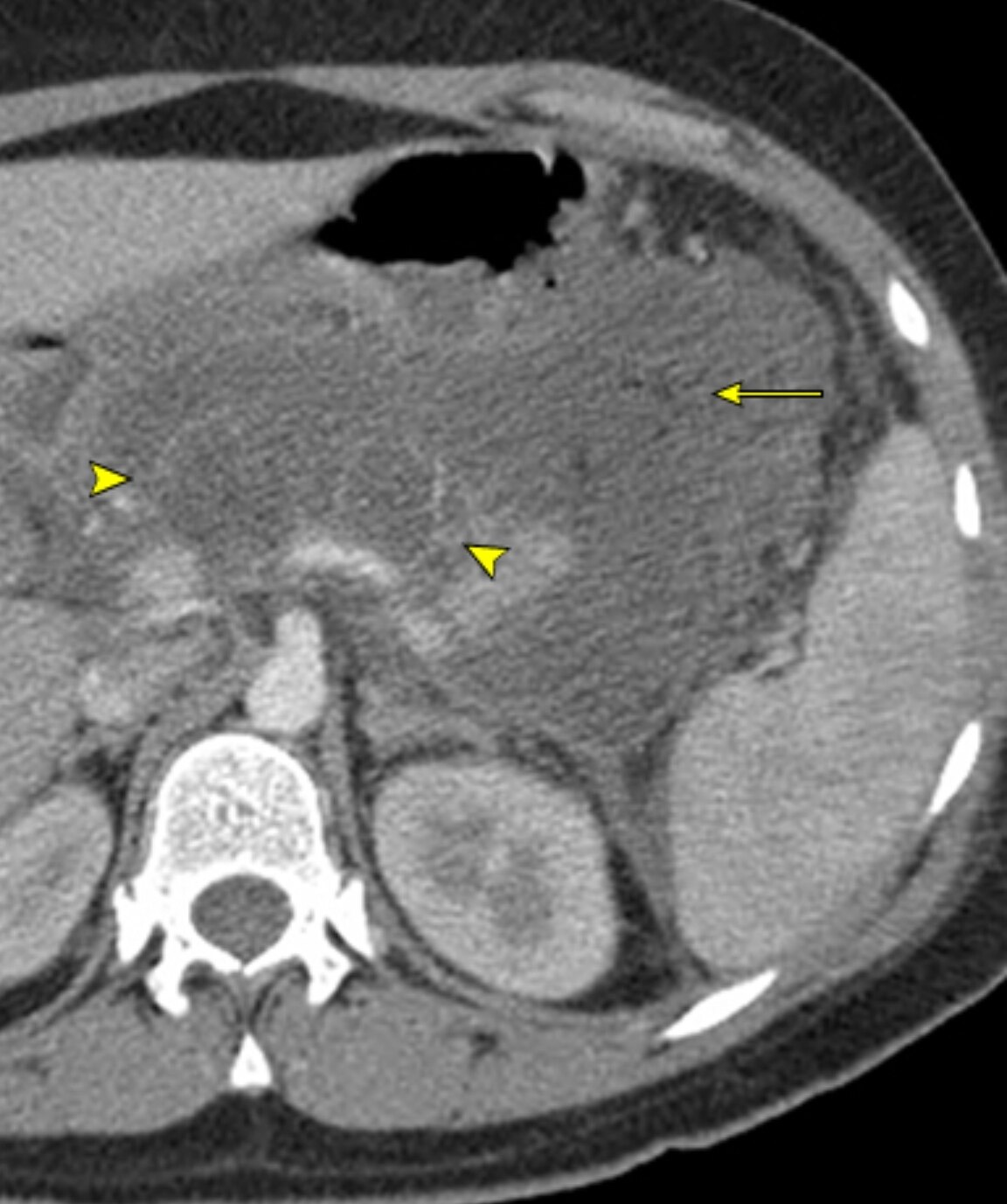
●感染性坏死–胰腺感染是急性坏死性胰腺炎患者出现并发症和死亡的一个主要原因。大约1/3的胰腺坏死患者会发生感染性坏死。坏死程度和感染风险没有相关性。尽管感染可发生在坏死性胰腺炎的早期,但更常见于临床病程的晚期(10日后)。大部分感染(约75%)都是单种肠源性微生物感染,例如大肠埃希菌(Escherichia coli)、假单胞菌属(Pseudomonas)、克雷伯菌属(Klebsiella)和肠球菌属(Enterococcus)。
对于胰腺或胰腺外组织坏死的患者,若经过7-10日的住院治疗后病情恶化(临床病情不稳定或脓毒症生理表现、白细胞计数持续上升、发热)或没有改善,应怀疑是感染性坏死。感染的临床征象和腹部成像显示坏死区内存在气体,则提示感染,此时可在不进行抽吸和培养的情况下开始抗生素治疗。若开始经验性抗生素治疗,应使用能渗透胰腺坏死组织的药物(如,单用碳青霉烯;或者喹诺酮、头孢他啶或头孢吡肟联合抗厌氧菌药物,如甲硝唑)。
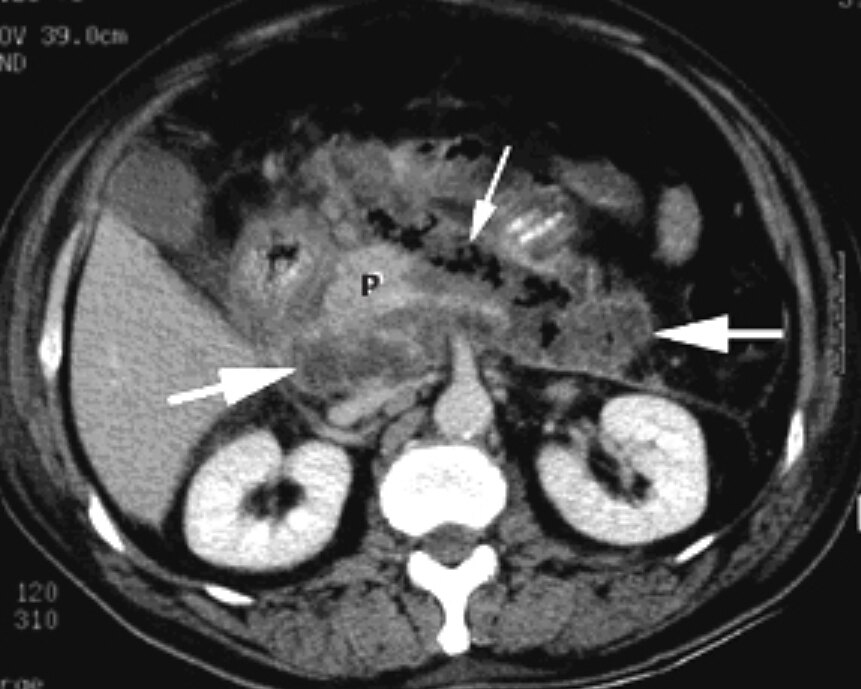
对于未能改善的患者,对胰腺坏死物进行清创(坏死组织清除术)。但对于病情稳定的感染性坏死患者,我们会持续抗生素治疗至少4周,以尝试推迟坏死组织清除术。继续保守治疗坏死性积液可使医生能在之后采用微创清创术来清除坏死组织。此外,一些感染性坏死患者的临床病情会改善到不需要干预。对于需要干预但尚未形成WON的感染性坏死患者,可能需要暂时先采用经皮穿刺引流。
实施坏死组织清除术时,最初应采用微创方式(内镜或经皮放射)。若微创方式不能实施或失败,应以外科手术方式进行坏死组织清除术。
●无菌性坏死–如果CT引导下细针抽吸活检(fine needle aspiration, FNA)所获组织是无菌的,我们会停用抗生素并继续保守治疗4-6周。不推荐为预防感染性坏死对无菌性坏死患者使用抗生素。无菌性坏死不需要治疗。
对于没有感染征象(如,发热、低血压、白细胞增多)的无菌性坏死患者,干预(放射、内镜或手术)的指征包括:
?急性胰腺炎发病4-8周后仍有占位效应导致的胃出口、肠道或胆道梗阻。
?急性胰腺炎发病8周后仍有症状,如腹痛、恶心、呕吐、厌食或体重减轻。
?存在胰管离断综合征(胰管完全断裂),并且急性胰腺炎发病8周后仍有症状性坏死物积聚(如,疼痛、梗阻)。
对于存在全身毒性征象(如,发热、低血压、白细胞增多)的无菌性坏死患者,我们会在5-7日后复行CT引导下FNA。
胰周血管并发症
内脏静脉血栓形成 — 根据疾病严重程度和所用的影像学检查方法,1%-24%的急性胰腺炎患者在影像学检查中偶尔可见内脏静脉(脾静脉、门静脉和/或肠系膜上静脉)血栓形成。
治疗应着重于胰腺炎这一基础疾病,因为有效治疗可能会使血栓形成自行缓解。尽管在理论上出血有可能流入胰腺坏死组织或积液,但如果血栓扩展到门静脉或肠系膜上静脉并引起肝功能失代偿或肠灌注不足,应开始抗凝治疗。与慢性胰腺炎导致的内脏静脉血栓形成相比,静脉曲张破裂出血等并发症极为少见,因此不推荐进行预防性脾切除术。
假性动脉瘤 — 假性动脉瘤是一种罕见但严重的急性胰腺炎并发症,当急性胰腺炎患者出现原因不明的胃肠道出血、原因不明的血细胞比容下降或胰腺积液突然扩大时,应疑诊此病。
腹腔间隔室综合征 — 腹腔间隔室综合征定义为腹内压持续>20mmHg,并伴有新发的器官功能衰竭。重度胰腺炎患者出现腹内高压和腹腔间隔室综合征的风险增加,原因有积极液体复苏引起的组织水肿、胰周炎症、腹水和肠梗阻。ICU患者应接受连续的膀胱压力测定,以监测有无可能发生的腹腔间隔室综合征。
全身并发症 — 急性胰腺炎患者发生基础共存疾病(如,冠状动脉疾病、慢性肺病)恶化的风险增加。除了治疗这些恶化情况,还应治疗患者的其他并发症,包括酒精戒断和高血糖症。
患者在急性胰腺炎首次发作后出现糖尿病前期和糖尿病的风险也会增加。
本文是胡晓波版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论