 三甲
三甲
大疱性类天疱疮:患病不治,久病成疾
文章摘要:大疱性类天疱疮是一种好发于老年人的自身免疫性表皮下大疱病,本文介绍了其病因、临床表现和诊断。
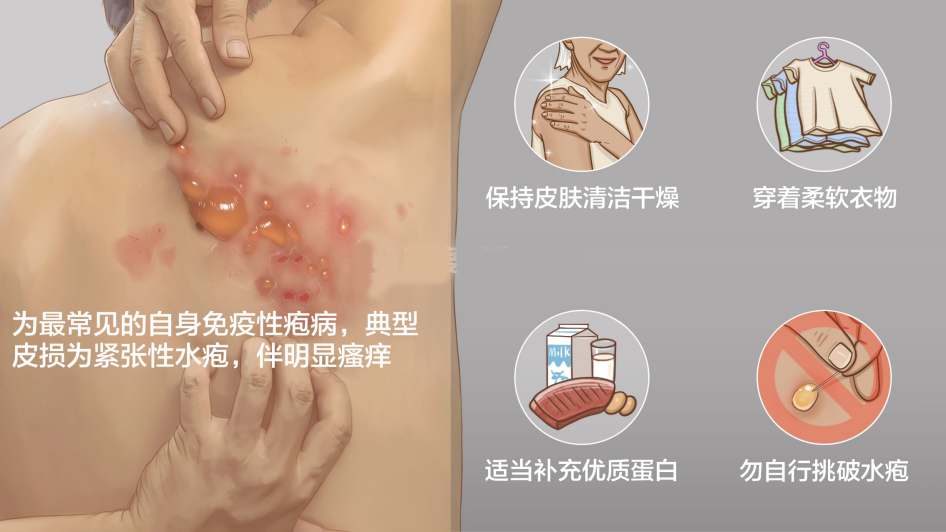
大疱性类天疱疮( bullous pemphigoid, BP)是一种好发于老年人的自身免疫性表皮下大疱病。主要特征是疱壁厚、紧张不易破的大疱,组织病理为表皮下水疱,免疫病理显示基底膜带IgG和(或)C3沉积,血清中存在针对基底膜带成分的自身抗体。
一.病因和发病机制
病因未明。多数患者血清中存在抗基底膜带成分的自身抗体,免疫电镜显示这种抗体结合在基底膜带的透明层,因此本病也为器官特异性自身免疫病。现将BP循环抗体的靶抗原定位于半桥粒上的大疱性类天疱疮抗原1(BPAg1,又称BP230)和大疱性类天疱疮抗原2( BPAg2 ,又称BP180)。BP230 为胞质内蛋白,虽然有80% ~ 90%患者的血清能与其发生反应,但其抗体的被动血清转移实验不能引起BP。BP180为跨膜蛋白,胞内部分(氨基端)位于半桥粒的斑块内,胞外部分(羧基端)位于基底膜带内,将抗BP180氨基端的抗体转移至鼠复制出类似于人BP的动物模型,因此抗BP180抗体是BP的致病性抗体。现已证实BP患者体内存在针对BP180的自身反应性T细胞,能自发识别BP180。水疱形成的原因可能是由于基底膜带透明层部位的抗原抗体反应,在补体的参与下趋化白细胞并释放酶。
在一个表皮和真皮交界的地方,有一个结构将表皮固定在内层的真皮上,这个结构就是“基底膜带”,桥粒和基底膜带是确保皮肤紧密完整的状态,是皮肤正常生理功能必不可少的结构。
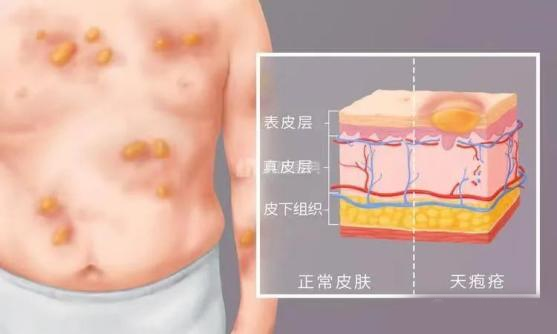
如果桥粒、基底膜带受到破坏,从而导致细胞之间失去连接,那么我们的皮肤就会出现各式各样的水疱。通常而言,类天疱疮破坏基底膜带,表皮下出现水疱;天疱疮破坏的是桥粒,表皮内出现水疱。
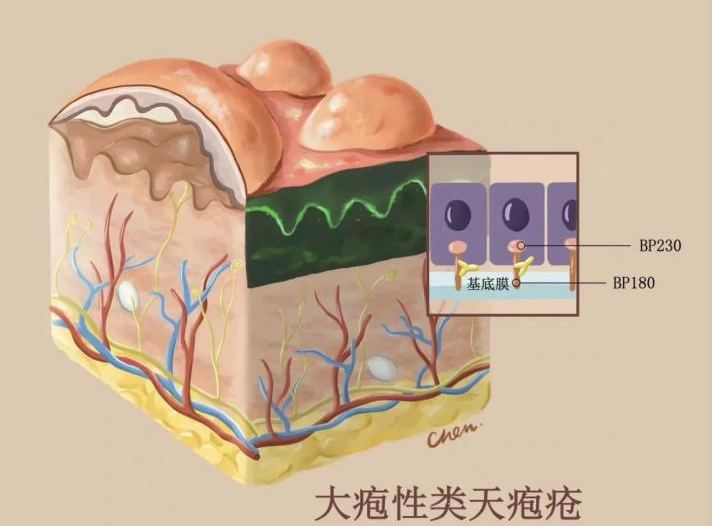
二.临床表现
本病多见于60岁以上的老年人,好发于胸腹部和四肢近端及手、足部。典型皮损为在外观正常的皮肤或红斑的基础上出现紧张性水疱或大疱,疱壁较厚,呈半球状,直径可从小于1厘米至数厘米,疱液清亮,少数可呈血性,疱不易破,破溃后糜烂面常覆以痂或血痂,可自愈,成批出现或此起彼伏,尼氏征阴性。少数患者也可出现口腔等黏膜损害,但较轻微。多伴有不同程度瘙痒。需要注意的是BP有时会出现非典型表现(如湿疹样或结节性痒疹样皮损)。本病进展缓慢,如不予治疗可持续数月至数年,也会自发性消退或加重,预后好于天疱疮。死亡原因多为长期患病引起的机体消耗性衰竭和长期使用糖皮质激素引起的并发症和多脏器功能衰竭。
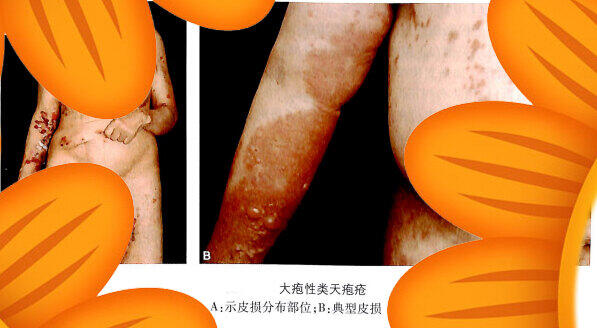
典型表现
可分为非大疱期、大疱期。
大疱期可持续数周至数月,皮损具有多样性,通常无特异性,可表现为湿疹样、荨麻疹样的皮损,常伴瘙痒。大疱期特征性皮损为红斑、荨麻疹或正常皮肤上出现紧张性大疱,疱壁不易破,尼氏征阴性,皮损大致对称分布,好发于躯干、四肢屈侧、褶皱部位。少部分患者可 有黏膜的受累,包括口腔、眼睛、肛门生殖器等。
三.为何易发于老年人群?


大约15%左右的BP患者可能存在发病的诱因,比如药物、外伤、感染、紫外线暴露等。这些诱因当中,对老年人来说,药物是一个值得关注的方面,老年人本身可能会伴有一些内科疾病,老年人用药的几率要显著的增加,所以药物在老年人类天疱疮当中的作用不能忽视。药物可能会作为半抗原结合于基底膜带,从而可能改变基底膜带分子的结构或者使得隐藏的抗原表位外露,从而诱发自身免疫反应。故而该类皮肤病多发于老年人群;与之同属于大疱性类皮肤病的天疱疮则易发于年轻人群体。
四.组织病理和免疫病理
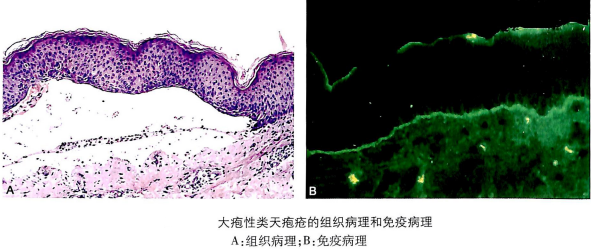
表皮下水疱是本病的特征,水疱为单房性,疱顶多为正常皮肤,疱腔内有嗜酸性粒细胞;真皮乳头血管周围有嗜酸性粒细胞、淋巴细胞、中性粒细胞浸润。取患者皮肤行直接免疫荧光检查,90%以上可见IgG和C3在基底膜带呈线状沉积,少见IgM和IgA沉积;盐裂皮肤可见lgG和C3沉积于盐裂皮肤的表皮侧;免疫电镜显示lgG和C3沉积于基底膜带半桥粒部位,位于透明板上部。患者血清皮肤间接免疫荧光检查显示IgC在基底膜带线状沉积。
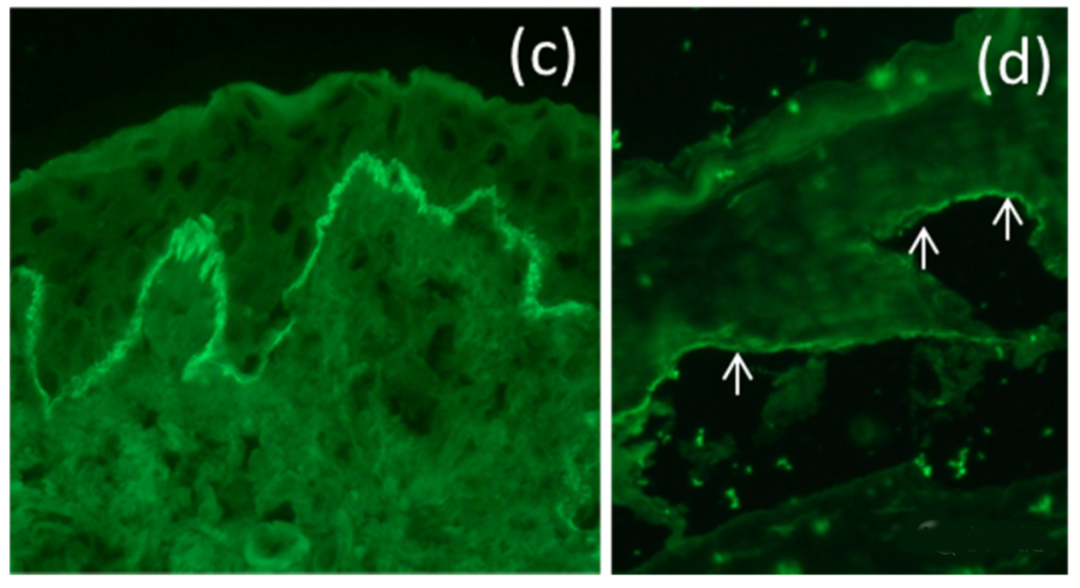
(c) 通过直接免疫荧光显微镜观察真皮-表皮交界处的 IgG 线性沉积。(d) 间接免疫荧光显微镜对人盐裂皮肤表皮侧 (箭头所指) 的 IgG 标记
五.实验室检查
通过ELISA可检测到患者血清中的特异性抗BP180和BP230抗体,为IgG型或IgE型,后者与瘙痒、高嗜酸性粒细胞和高IgE血症相关。
六.诊断
根据典型临床表现及组织病理、免疫病理特征可以诊断。诊断标淮
1.红斑或正常皮肤上出现紧张性水疱,疱壁不易破,尼氏征阴性;
2.黏膜损害少而轻微;
3.组织病理表现:表皮下水疱,疱液及真皮浅层可见到嗜酸性粒细胞;
4.免疫荧光:可见抗基底膜带抗体。
七.鉴别诊断
本病主要应与天疱疮、湿疹、痒疹、糖尿病性大疱、营养不良性大疱等进行鉴别。
1.湿珍:是一种慢性炎症性瘙痒性皮肤病,该病分为急性、亚急性、慢性期,临床上可表现为红斑、水疱丘疹、苔藓样变,该病免疫荧光为阴性。但大疱性类天疱疮早期可出现湿疹样皮损,因此可能需要专业医生进行判断。
2.荨麻疹:荨麻疹临床上主要表现为风团,可在24小时内自行消退。
3.获得性大疱性表皮松解症:该病罕见,主要表现为易受外伤处水疱、瘢痕、粟丘痊等,该病的致病性抗体为抗V型胶原抗体。通常需要临床医生结合皮肤活检及免疫荧光进行专业判断。
4.天疱疮:同样被认为是白身免疫性疱病,该病的水疱易破,可累及黏膜,组织病理为表皮内水疱。
天疱疮与类天疱疮虽然都属于自身免疫性大疱病,但是由于抗体的不同,在临床上还是有蛮大差别的,具体如下:
① 首先从好发年龄来讲,类天疱疮是一个好发于老年人的疾病,类天疱疮病人平均发病年龄77-78岁,所以经常能看到一些80-90岁的老年人,而且很多患者是有一些基础疾病的,尤其是一些神经系统的疾病,比如患者有一些脑梗、脑出血、帕金森病、老年痴呆病等基础病的人更容易得类天疱疮;而天疱疮相对来讲年龄要小一些,是一种中青年好发的疾病,但是天疱疮同样可以发生在老年人身上,在70-80岁见到天疱疮也不是罕见的
② 在临床症状上也很不一样的,类天疱疮的患者非常痒、瘙痒程度非常高,而天疱疮患者一般来讲不是特别太痒,痒感一般不是特别强,除了疱疹样天疱疮可能瘙痒以外,其他的痒感都是比较低的
③ 在皮损表现上也是不一样的,类天疱疮的皮损称之为紧张疱,如果能摸得到疱,能看到疱非常的亮,很可能是类天疱疮;而如果疱壁非常薄、容易破,经常看到的是一些糜烂面而水疱数量很少,往往是天疱疮
④ 天疱疮特异性抗体是:抗Dsg1抗体、抗Dsg3抗体
类天疱疮特异性抗体是:BP180抗体、BP230抗体

八.病理表现
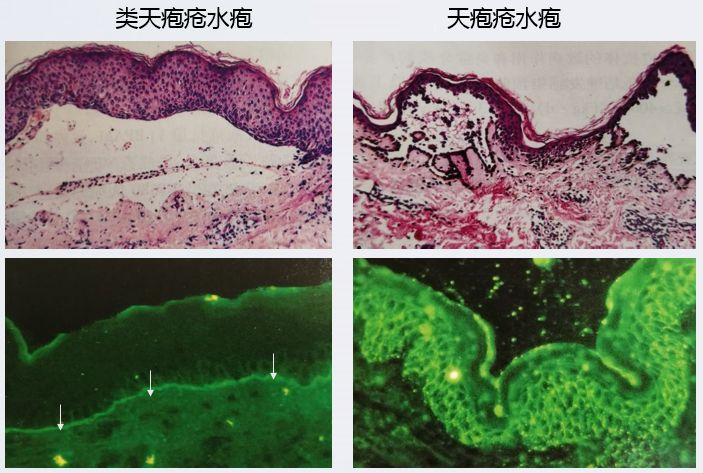
组织病理示类天疱疮水疱位于表皮下,天疱疮水疱位于表皮内。免疫荧光示IgG、C3在类天疱疮线状沉积于基底膜带(箭),在天疱疮呈网状沉积于棘细胞间。
九.危害
大疱性类天疱疮危害严重,皮肤瘙痒严重影响患者的睡眠和正常生活,而皮肤表面水疱的破损致使皮肤失去屏障保护,严重的情况下甚至会引起整个机体的感染。若水疱较多,在破损的情况下会影响机体内环境,从而引发低蛋白血症及电解质紊乱。由于BP多数发生于中老年人,应注意其合并心、脑、肾等多系统疾病。所以,老年患者得病一定要引起重视,及时就医,做到早发现早诊断早治疗
十.预防和治疗
治疗目的在于控制新皮损的发生和严重瘙痒等症状,防止过大的紧张性水疱和糜烂面造成的继发病变。治疗关键在于糖皮质激素等免疫抑制剂的合理应用。
1一般治疗加强支持疗法,给予富于营养的易消化饮食;对水疱、大疱数量多者应适量补充血浆或白蛋白,预防和纠正低蛋白血症。
2局部护理对大疱可在疱底部用灭菌刀剪将疱划破或用针筒将疱液抽出,保留疱壁,如有糜烂面其处理可参考“天疱疮“的治疗。
3药物治疗
(1) 糖皮质激素:是治疗BP的首选药物,分为系统和局部治疗。
1) 系统药物治疗:剂量依据损害范围而定,可参考“天疱疮”。有学者对照观察了泼尼松0.75mg/(kg.d)和1.25mg/(kg.d)治疗BP的差别,结果在第21天和51天时的治愈率无差别,但前者死亡率明显低于后者。由于BP患者多为高龄,因此在治疗过程中必须注意观察和预防糖皮质激素的常见不良反应。
2) 外用药物治疗:由于BP多发生于老年人,死亡原因多为与激素相关的并发症和多脏器衰竭,因此可通过皮肤用药替代系统用药,其方法有强效糖皮质激素软膏如丙酸氯倍米松或卤米松冲击治疗,根据体重和新发水疱数决定用药剂量(最高剂量40g/d)和次数(每天1~2次至每周2次),均匀涂抹全身但头面部除外。外用药物治疗虽然减少了糖皮质激素对全身各系统的不良反应,,但皮肤变薄、毛细血管扩张局部感染机会增加的不良反应仍然存在。
(2) 其他免疫抑制剂:细胞毒药物等与糖皮质激素合用可减少激素用量,也可单独使用,应用方法可参考“天疱疮”。
4其他治疗 对轻症患者可予米诺环素0.1g/d或红霉素1~2g/d,连续1~2个月,与大剂量烟酰胺1.5 -2.0g/d合用;氨苯砜( DDS)也可能有效。以上药物也可与糖皮质激素合用。
十一.该病可以治愈吗?
该病是由于患者体内循环抗体与基底膜带抗原结合,激活补体等,产生表皮下水疱。该病的治疗是根据患者疾病的严重程度而定,治疗方案包括外用药物、抗生素.系统性糖皮质激素、免疫抑制剂, 生物制剂等。
该病的冶疗是个长期的过程,通常持续数年,该病通过治疗,可达到缓解,甚至皮损完全消退,但该病临床病程多变,可在数月或数年内缓解,但仍有反复发作的可能,因此需要定期至相关科室(了诊随诊,需要密切关注皮损变化抗体滴度变化及药物相关不良反应等)。
本文是陈善闻版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论