 三甲
三甲
【科普】大肠癌的规范化治疗
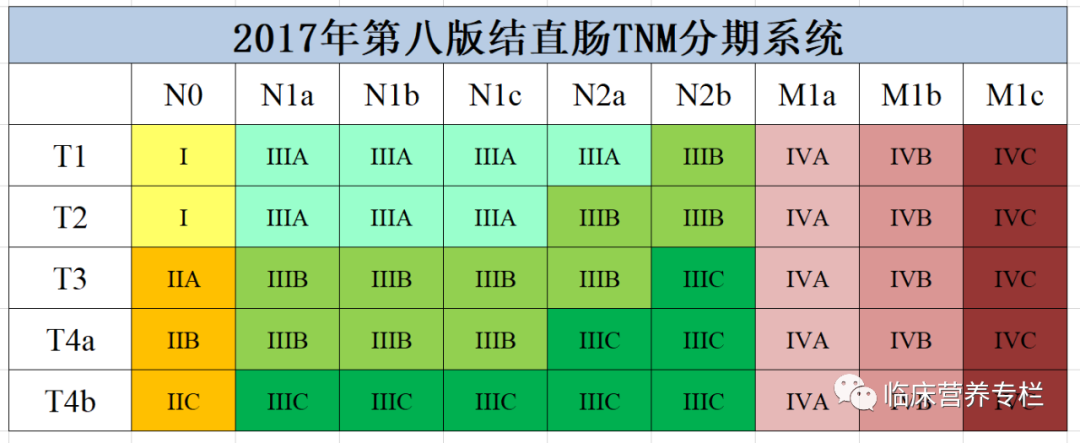
当体检或出现大便带血、排便习惯及大便性状改变等症状,经检查确诊结直肠癌后,肿瘤分期(TNM分期)是指导肿瘤治疗(手术、放疗、化疗等)的重要依据。本文就大肠癌(结直肠癌)的治疗做一概述,此篇主要总结 非转移性结直肠癌(T 1-4 N 0-2 M 0 ) 的治疗 。
结直肠癌的治疗包括手术治疗、化疗、放疗等。结直肠癌的手术治疗以根治性手术为主, 推荐常规切除足够的肠管+清扫区域淋巴结,建议常规清扫两站以上淋巴结。对已失去根治性手术机会的肿瘤,如果病人无出血、梗阻、穿孔症状或压迫周围器官引起相关症状,则根据多学科会诊评估确定是否需要切除原发灶。
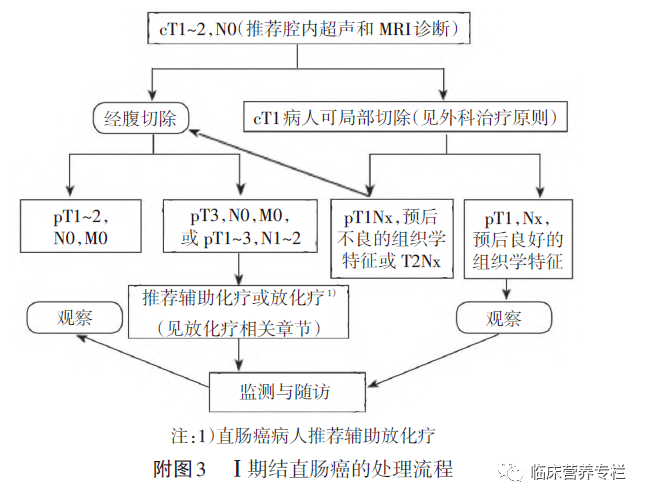
一、早期结肠癌cT1N0M0期的治疗
建议可用内镜下切除或肠段切除术。 侵入黏膜下层的浅浸润癌,可考虑行内镜下切除。决定行内镜下切除前,需要仔细评估肿瘤大小,预测浸润深度、肿瘤分化程度等相关信息。如果行内镜下切除,可行 内镜下黏膜切除( ESD )或内镜下黏膜剥离术( EMR ) 。如行内镜下切除或局部切除必须满足如下要求:( 1 )肿瘤大小< 3 cm 。( 2 )肿瘤侵犯肠周< 30% 。( 3 )切缘距离肿瘤≥ 1 mm 。( 4 )活动,不固定。( 5 )仅适用于 T1 期肿瘤。( 6 )高 - 中分化。( 7 )治疗前影像学检查无淋巴结转移的征象。( 8 )肿瘤出芽 G1 。
局部切除术后病理证实为T1期,如果切除完整、切缘(包括基底)阴性而且具有良好预后的组织学特征(如分化程度良好、无脉管浸润),则无论是广基还是带蒂,不推荐再行手术切除。
如果有以下情况推荐追加肠段切除术加区域淋巴结清扫:(1)具有预后不良的组织学特征,如分化程度差(低分化腺癌、未分化癌、印戒细胞癌、黏液腺癌等)、有脉管浸润。(2)非完整切除,标本破碎,切缘无法评估。(3)黏膜下浸润深度≥1000 μm。(4)切缘阳性(距切缘1 mm内存在肿瘤或电刀切缘可见肿瘤细胞)。(5)肿瘤出芽G2/G3。
二、cT1N1-2M0、T2~4N0~2M0期结肠癌的治疗
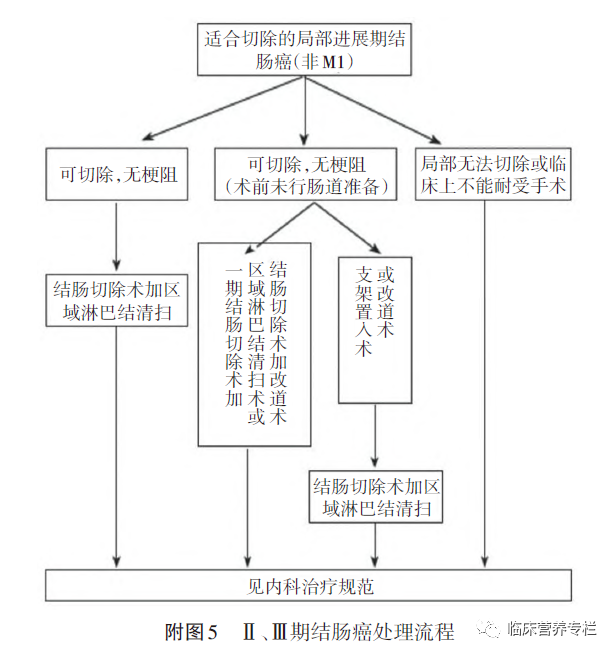
如无合并梗阻、出血、穿孔等急诊症状,推荐行结肠癌根治性手术(结肠肠段切除+区域淋巴结清扫);
如合并梗阻、出血、穿孔等急诊症状,推荐行Ⅰ期切除吻合,或Ⅰ期肿瘤切除近端造口、远端闭合,Ⅰ期肿瘤切除吻合+近端预防性造口,或造口术后Ⅱ期切除,或支架植入术后限期切除。
部分cT4bN0-2M0期结肠癌即使采用联合脏器切除也无法达到根治的目的,需经MDT讨论。如无梗阻、出血、穿孔等急诊症状,推荐转化性化疗(经治疗后评估可能有手术治疗机会)或姑息性化疗,或同步放化疗。如合并梗阻、出血、穿孔等急诊症状,推荐缓症手术(造口手术、支架植入、短路手术等)+转化性化疗或姑息性化疗。如cT4bN0-2M0期结肠癌经检测为dMMR/MSI-H,可在转化性治疗或姑息性化疗中加用PD-1抑制剂免疫治疗。
三、结肠癌的术后辅助治疗(根据术后病理分期pTNM)
结直肠癌辅助治疗应根据病人原发部位、病理分期、分子指标及术后恢复状况来决定。推荐术后4周左右开始辅助化疗(体质差者适当延长),化疗时限3~6个月。在治疗期间应该根据病人体力情况、药物毒性、术后TN分期和病人意愿,酌情调整药物剂量和(或)缩短化疗周期。有放化疗禁忌的病人不推荐辅助治疗。
(1)Ⅰ期(pT1~2N0M0期)结肠癌不推荐术后辅助治疗。
(2)Ⅱ期结肠癌是否术后辅助化疗根据有无高危因素而定。
Ⅱ期结肠癌,应当确认有无以下高危因素:组织学分化差(Ⅲ或Ⅳ级)且为pMMR或MSS、T4、血管淋巴管浸润、术前肠梗阻/肠穿孔、标本检出淋巴结不足(<12枚)、神经侵犯、切缘阳性或无法判定。低危因素是指dMMR(错配修复蛋白缺陷)或MSI-H(微卫星高度不稳定)。普危是指既没有高危因素也没有低危因素。
1) II 期结肠癌低危组:(p T3N0M0,dMMR ,无论是否伴有高危因素):建议随访观察;
2) II期结肠癌普危组:(pT3N0M0,pMMR,不伴有高危因素):建议单药氟尿嘧啶化疗,或随访观察;
3) II期结肠癌高危组:(pT3N0M0/pMMR,伴有高危因素;或T4N0M0):建议辅助化疗。化疗方案推荐选用以奥沙利铂为基础的CapeOx或FOLFOX方案,(或者单药5-FU/LV、卡培他滨),治疗时间3~6 个月。
(3) Ⅲ期 (pT1-4N1-2M0) 结肠癌病人, 推荐术后辅助化疗。化疗方案推荐选用以奥沙利铂为基础的 CapeOx (奥沙利铂 + 卡培他滨)或 FOLFOX 方案(奥沙利铂 + 四氢叶酸 LV+5-FU ),(或者单药 5-FU/LV 、卡培他滨),治疗时间 3~6 个月。
------------------------------------------------------------------------------------------------------------------------------------------------
一、 ( cT1N0M0 期)直肠癌的治疗
早期直肠癌(cT1N0M0期)的治疗处理原则同早期结肠癌。建议可行内镜下切除、经肛局部切除或直肠癌根治术。
决定行内镜下切除前,需要仔细评估肿瘤大小,预测浸润深度、肿瘤分化程度等相关信息。如果行内镜下切除,可行内镜下黏膜切除(ESD)或内镜下黏膜剥离术(EMR)。如行内镜下切除或局部切除必须满足如下要求。(1)肿瘤大小<3 cm。(2)肿瘤侵犯肠周<30%。(3)切缘距离肿瘤≥1 mm。(4)活动,不固定。(5)仅适用于T1期肿瘤。(6)高-中分化。(7)治疗前影像学检查无淋巴结转移的征象。(8)肿瘤出芽G1。
局部切除术后病理证实为T1期,如果切除完整、切缘(包括基底)阴性而且具有良好预后的组织学特征(如分化程度良好、无脉管浸润),则无论是广基还是带蒂,不推荐再行手术切除。
如果有以下情况推荐追加肠段切除术加区域淋巴结清扫:(1)具有预后不良的组织学特征,如分化程度差(低分化腺癌、未分化癌、印戒细胞癌、黏液腺癌等)、有脉管浸润。(2)非完整切除,标本破碎,切缘无法评估。(3)黏膜下浸润深度≥1000 μm。(4)切缘阳性(距切缘1 mm内存在肿瘤或电刀切缘可见肿瘤细胞)。(5)肿瘤出芽G2/G3。
如经肛门切除(非经腔镜或内镜下)必须满足如下要求:(1)肿瘤大小<3 cm。(2)肿瘤侵犯肠周<30%。(3)切缘距离肿瘤>3 mm。(4)活动,不固定。(5)距肛缘<8 cm。(6)仅适用于T1期肿瘤。(7)无血管淋巴管浸润(lymphatic and vascular invasion,LVI) 或神经浸润(perineural invasion,PNI)。(8)高-中分化。(9)治疗前影像学检查无淋巴结转移的征象。(10)有条件行全层切除术。经肛门内镜显微手术(transanal endoscopic microsur?gery,TEM)和经肛微创手术(transanal minimally invasive surgery,TAMIS)技术的引入,经肛局部切除直肠肿瘤的距肛缘距离可以扩展和延伸。
二、(cT1N1-2M0、T2~4N0~2M0期)直肠癌的治疗
根据MRI评估肿瘤下缘距肛缘>10cm的为高位直肠癌,治疗原则参照结肠癌;距肛缘<10cm的为中低位直肠癌,治疗原则如下:
1)cT2N0M0期中低位直肠癌,推荐直肠癌根治性手术。中上段直肠癌推荐行低位前切除术;低位直肠癌推荐行腹会阴联合切除术(abdomino-perineal resection,APR)或慎重选择保肛手术。
对于I期(T1-2N0M0)直肠癌病人,如肿瘤位置低、保留肛门括约肌困难,且有强烈保肛意愿,可选择术前辅助放化疗+手术。
2)T3N0M0、T1-3N1-2M0期中低位直肠癌
推荐行术前新辅助放化疗+手术+术后辅助化疗;如病人一般情况差、无法耐受或不愿行放化疗,可行手术+术后放化疗或化疗。
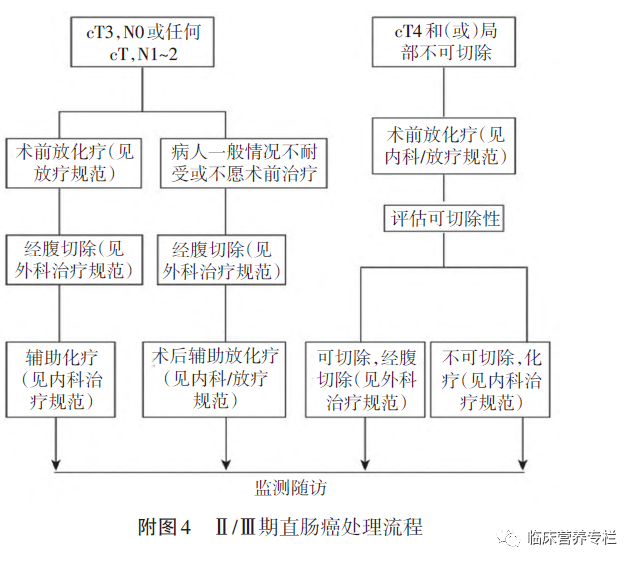
3)cT4N0-2M0期直肠癌
T4N0-2M0或局部不可切除直肠癌,必须行术前新辅助放化疗,治疗后重新评估可切除性。
II-III期直肠癌病人,如dMMR/MSI-H、特别是保留肛门括约肌困难或部分T4b无法R0切除的病人行术前新辅助放化疗时可选择联合免疫治疗。
对于已经引起肠梗阻的可切除直肠癌,推荐行Ⅰ期切除吻合,或Ⅰ期肿瘤切除吻合+近端预防性造口,或行Hartmann手术,或造口术后Ⅱ期切除,或支架植入解除梗阻后限期切除。
如果肿瘤局部晚期不能切除或病人经临床评估不能耐受手术,推荐给予姑息性治疗及支持治疗,包括选用介入治疗或放射治疗来处理不可控制的出血和疼痛、近端双腔造口术、肠梗阻导管置入术、支架植入来处理肠梗阻及支持治疗。
三、直肠癌的术后辅助治疗
I期(T1-2N0M0)直肠癌,可随访观察。
II-III期(T3~4期或N1~2期)直肠癌,推荐术前新辅助放化疗,如术前未行新辅助放 化疗,根据术后病理情况决定是否行辅助放化疗或化疗。 其中化疗方案同结肠癌,推荐以氟尿嘧啶类药物为基础的方案。化疗方案推荐选用以奥沙利铂为基础的 CapeOx (奥沙利铂 + 卡培他滨)或 FOLFOX 方案(奥沙利铂 + 四氢叶酸 LV+5-FU ),(或者单药 5-FU/LV 、卡培他滨),整个化疗时间 6 个月。
大肠癌的治疗是复杂的决策,需结合病人实际情况(如基础疾病、营养状况、合并梗阻出血穿孔等急症症状、经济条件、病人及家属依从性及意愿等)综合权衡做出最适合病人的决策。本文仅供科普,临床上需根据医生的综合评估而制定治疗方案。
参考文献:
国家卫健委中国结直肠癌诊疗规范(2023 版).中国实用外科杂志2023 年6 月第43 卷第6 期
中国临床肿瘤学会(CSCO)结直肠癌诊疗指南(2023版)
声明:本文由临床营养专栏(微信公众号)编辑整理,供学习交流及知识科普用,不能作为诊断、治疗的依据,请谨慎参考,如涉及版权问题请联系我们。
本文是杨建波版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论