 三甲
三甲
该放支架不想放,好好吃药行不行?
简单思考:是因为单纯吃药不行,才发明了各种开通血管的技术!
困扰患者及家属的问题及疑虑可能包括:①能不能先药物治疗?②只想疏通疏通血管(球囊扩张或血栓抽吸),不放支架行不行!
1.单纯药物治疗-效果有限,促进了球囊扩张技术的出现
世界上第一次球囊扩张(PTCA)手术是在1977年,中国引入该技术在1983-1985年。
在此之前,心脏的血管一旦堵塞 (狭窄或血栓),只能通过药物治疗,没有其他的办法。
对于心绞痛的患者,药物只能有限地扩张狭窄的血管,临时缓解一些症状,但不能阻止,更不能逆转病情的进展:狭窄会越来越重,药物会变得越来越不敏感,发生急性心梗的风险会越来越高。患者反复住院,影响生活质量,甚至危及生命。
急性心梗的发生,往往都是在严重狭窄的基础之上,斑块破裂血栓形成,堵住了血管。应用药物溶栓是不错的办法,但溶栓成功率较低,且有发生脑出血、胃出血等并发症的风险。即便溶栓成功,往往还会残余严重的血管狭窄,依然是再发心梗的“不定时炸弹”。
因此,针对狭窄病变的球囊扩张(PTCA)技术,以及针对血栓的抽吸技术,才应运而生…

2.单纯球囊扩张(PTCA)有缺陷,促进了裸金属支架的诞生
球囊扩张(PTCA)可以“疏通疏通”堵塞的血管,暂时缓解血管的狭窄,它的普及,是医疗技术的伟大飞跃,使很多患者获益。但是,PTCA依然存在着一定的缺陷和不足:
由于血管是有弹性的、血栓是粘稠的(抽吸不干净),再加上血管内膜斑块扩张撕裂……球囊撤出之后,病变缺乏支撑逐渐回缩,同时新发血栓形成,血管发生再次堵塞的比例可高达>30%…
适用球囊扩张的特殊情况:小血管(直径<2mm)病变、支架内再狭窄(药物球囊)等…
所以,球囊扩张之后,需要新的技术,为血管壁提供额外的、持久的支撑力,于是,裸金属支架(BMS)诞生了…
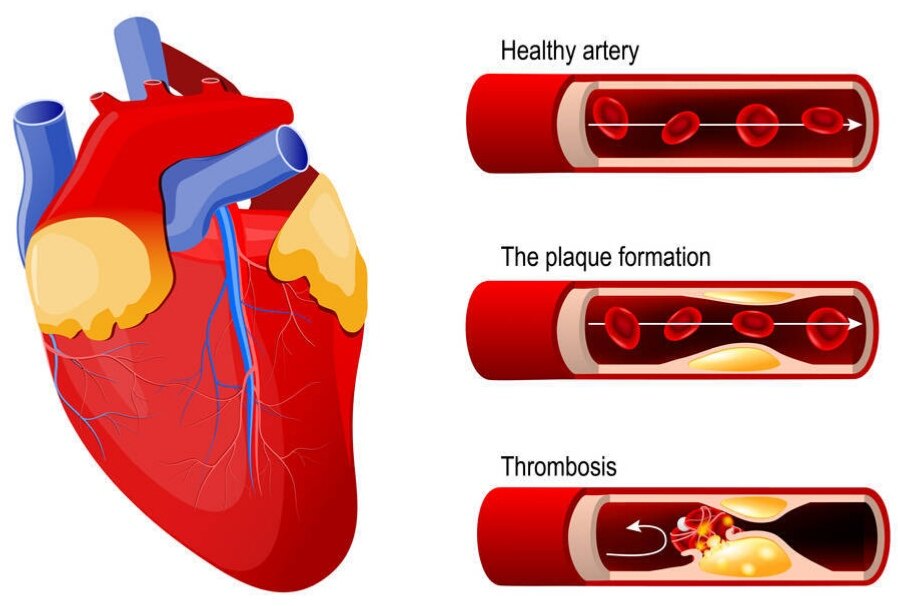
3.裸金属支架也不完美…
裸金属支架的置入,为血管提供了额外的支撑力,解决了弹性回缩的问题;同时,抗栓药物(阿司匹林+氯吡格雷+抗凝药物)的进步,降低了术后支架内血栓的风险…
然而,金属异物(支架)放进体内,对血管壁或多或少都会有一些刺激,如果危险因素(吸烟/糖尿病/高血脂/高血压/遗传等)再控制不佳,少数(≈15%)患者内皮增生就会超过常人,引起支架内再狭窄,可能需要再次甚至多次手术治疗…
适用裸金属支架的特殊情况:高出血风险不能耐受长期双联抗血小板药物的患者…
4.药物支架(DES)的出现,最大程度解决了上述问题!
那么,在支架表面涂上抑制内皮增生的药物,能不能解决这一问题呢?
答案是肯定的!目前,最优秀的二代药物支架(DES),表面上涂有紫杉醇、雷帕霉素,或三氧化二砷等,有抑制内皮增生的作用,可使显著再狭窄的风险,降至5%左右——这是目前效果最好的措施了!

5.可吸收支架是不是更好?
现阶段,可吸收支架存在的问题:支架不均匀吸收,吸收快的地方薄弱,可能会断裂,吸收慢的,有支架小梁残余,甚至突入血管管腔内…导致:支架内血栓(再次堵塞)风险显著增加!
因此,目前的可吸收支架效果,远不如最好的药物支架(DES)。

【结论】药物支架(DES)是大多数患者的最佳选择…
除了一些特殊情况,需要支架的患者,推荐应用药物支架(DES)治疗…
不支架,“好好吃药”,是不够的!不支架,“疏通疏通”,也是不够的!都不是最好的选择!
本文系童亚良医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
本文是童亚良版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论