
D-二聚体升高的17种临床意义解读
在凝血的最后阶段,纤维蛋白原在凝血酶的作用下转变为纤维蛋白单体,纤维蛋白单体经凝血因子 XIII 交联后形成稳定的纤维蛋白聚合体。有凝血就有纤溶机制,在血栓形成的同时,机体也会产生一些抗纤溶的物质,将纤维蛋白聚合体降解,其中最小的片段为 D-二聚体(D-D),分子量约 62 kD,在体内半衰期约 3 h,主要经肾脏排泄与网状内皮系统破坏。

若 D-D 阴性,可基本排除急性肺栓塞及 DIC 等疾病。但 D-D 的检测敏感性高,特异性较低,若为阳性,代表体内凝血系统及纤溶系统的激活,并不意味着血栓形成,需结合临床症状及其他辅助检查综合分析。

♥D-二聚体升高的17种临床意义:
常用的 D-D 检测方法有酶联免疫吸附法、乳胶颗粒凝集法、与胶体金免疫过滤检测法。正常人血浆 D-D 水平 < 500 μg/L。近 20 年来,D-D 已成为血栓性疾病与多种疾病的诊断与临床监测的必需指标。
1、静脉血栓栓塞症(VTE)
D-D 阴性可以安全有效地排除约 33% 的疑似患者,此类患者即使不接受任何治疗,三个月内发生栓塞事件的概率不足 1%,是 VTE 诊断中最重要的无创筛查方式。其敏感性可达 94%~99%,但特异性仅为 33%~68% 。
使 D-D 可以动态监测 VTE 形成。对于一过性高凝状态或者微血栓的形成,D-D 会轻度升高后迅速下降;而当体内有持续性新鲜血栓形成,体内的 D-D 会持续性升高,呈现山峰状的升高曲线。
D-D 可预测静脉血栓栓塞症复发的风险。VTE 抗凝治疗是一个漫长的过程,并且有出血风险,因而有的患者担心 VTE 复发而无限期抗凝,也有的患者则会自行停止抗凝治疗。在这种情况下,D-D 测试可以帮助决策,但是 D-D 不能单独作为预测 VTE 复发及指导抗凝治疗的指标,需联合临床预测表可对其进行更准确的评估。
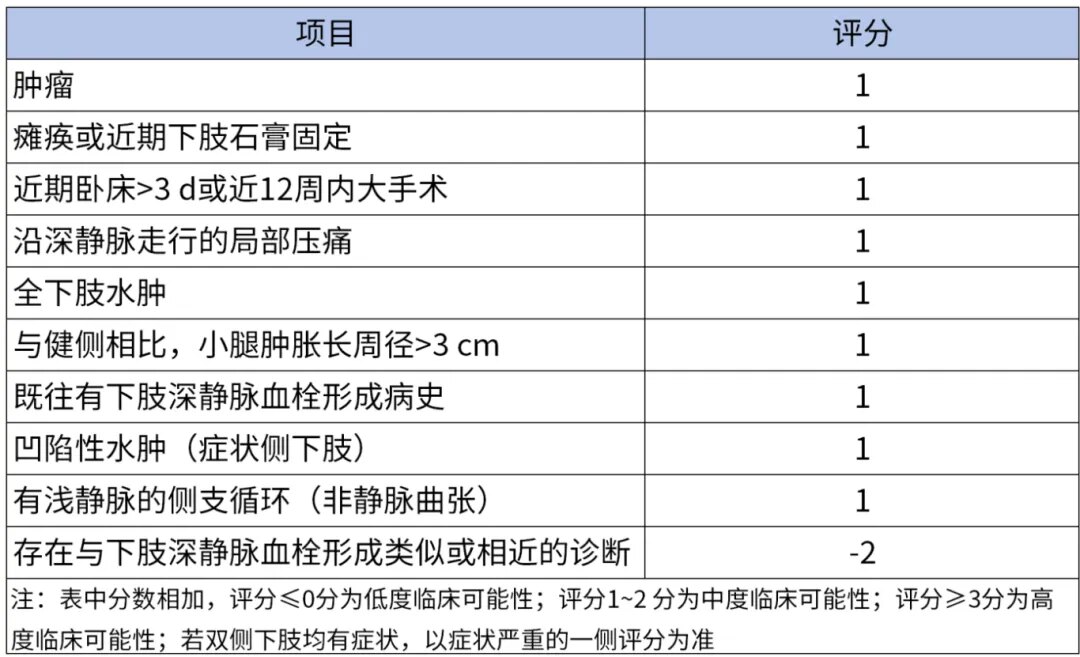
对于无明显血栓发生诱因、临床症状和体征不典型、Wells评分为低度临床可能的患者,高敏感度D-二聚体定量检测阴性的结果可排除DVT,阳性者推荐进一步行血管超声检查;对于血栓发病因素明显、症状体征典型、Wells评分为中、高度可能的患者,首选血管超声检查。
表1 预测下肢深静脉血栓形成的临床模型Wells 评分标准
2、心脑血管疾病
心脑血管系统疾病患者凝血功能存在障碍,机体的凝血功能亢进,可诱发机体血液中 D-D 水平的升高,提示患者体内纤溶活性增强。
多项研究表明,随着心功能恶化,D-D水平逐渐升高。冠状动脉粥样硬化是多因素进行性改变导致动脉内斑块不稳定或者破裂,进而激活凝血系统。由于冠状动脉血栓形成先于心肌坏死,D-D可作为急性冠脉综合征的敏感标志物。
⑴ D-D 在脑卒中、心肌梗死、心房颤动、急性主动脉夹层、冠状动脉疾病、心搏骤停等疾病中均会升高。
急性脑梗塞时,自发性血栓溶解和继发性纤溶活性增高,表现为血浆 D-D水平升高。急性脑梗塞早期 D-D水平明显增高。血浆 D-D水平在发病后第 1 周轻度增高,2 ~ 4 周显著增高,恢复期( >3 月) 则与正常水平无差异。与正常情况相比,D-D平均水平在发生急性缺血性卒中24 h内、24 h后、1周后升高,并且差异均有统计学意义(P=0.021、0.002、0.018);D-D水平在治疗后3个月时才恢复至正常参考值范围。并且缺血性卒中严重程度与D-D水平存在相关性(P=0.039),D-D高水平的患者病死率也增高(P=0.017)。
在急性心梗(AMI)患者中可以观察到 D-D的升高,且使用尿激酶溶栓后 D-D的浓度较前下降,因此,冠心病患者伴有升高的 D-D可能预示着更高的 AMI 风险。D-D并非AMI的独立预测因子,在 AMI 诊断中的敏感性与特异性尚不满意。所以,D-D虽然在心梗中有所升高,但在AMI的预后判断中仍需谨慎。
急性主动脉夹层(AAD)患者的血液可在夹层中凝固形成假腔内血栓,引起D-D升高。D-D阴性用于低度临床可能AAD的排除诊断。而有研究发现在急诊胸痛的患者中,D-D>1600μg/L对AAD诊断有一定的提示价值,尽管D-D水平升高不能区分AAD和PE,但可以帮助快速判断是否需要行紧急胸部CT扫描,以确认或排除这两种疾病。
⑵ 评估心脏瓣膜置换术(MHVR)预后。一项探讨探 MHVR 术后患者 D-D 水平与抗凝治疗过程中不良事件关系的研究指出:高水平 D-D 会增加 MHVR 患者的不良事件发生率,临床医师可通过监测 D-D 水平对患者进行用药指导,改善患者长期疗效。
3、弥散性血管内凝血 DIC
作为继发性纤溶亢进的标志性物质,在DIC诊断中,D-D阳性率达 100%,特异度达98%,在临床中已被认为是最具诊断弥散性血管内凝血价值的指标。
D-D 在 DIC 早期即有升高;随病程的发展,D-D 可持续升高 10 倍甚至 100 倍以上,其增高的程度要比 VTE 高得多。纤维蛋白溶解指标(纤维蛋白单体、纤维蛋白降解产物、与 D-D)可作为 DIC 诊断的必备条件。
4、血栓性疾病溶栓治疗
溶栓治疗是血栓性疾病的一项根本治疗措施,D-D测定可用于监测溶栓药物的疗效,动态观察D-D值变化可以指导溶栓给药并评价治疗效果。
溶栓后 D-D 含量在短期内明显上升,而后逐渐下降,提示治疗有效;溶栓后 若D-D持续上升或下降缓慢,可能提示新发血栓存在,或溶栓药物用量不足。这一特性在急性心梗和脑梗溶栓后尤为明显。D-D变化不大,则可能为陈旧机化的血栓。溶栓治疗应持续到 D-D 含量下降至正常范围。
5、肺栓塞
肺栓塞患者 D-D 水平显著增高,且栓塞的面积以及栓子的大小与 D-D 水平显著相关。常规使用临床预测规则评估并联合 D-D 检测是可疑肺栓塞患者标准化诊断中的重要一步。
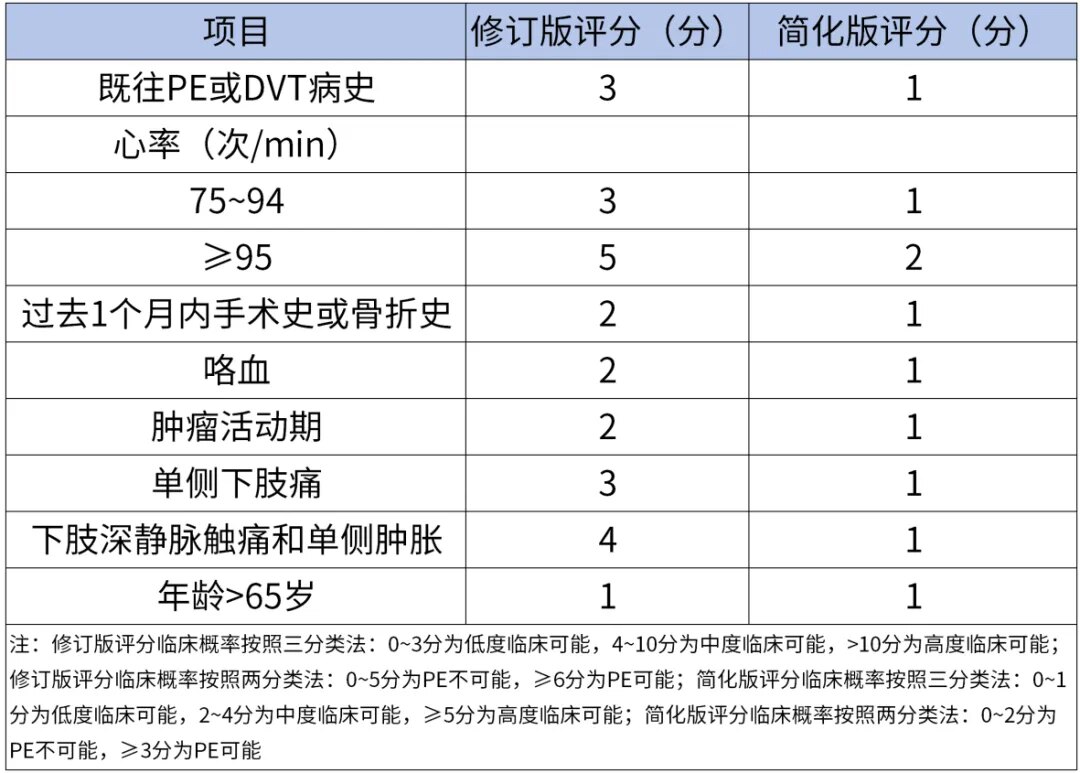
2018 版中国《肺血栓栓塞症诊治与预防指南》中指出可以使用传统的方法(如简化的 Wells 评分、修订的 Genev 评分)联合 D-D 检测对可疑肺栓塞患者进行临床评估。
基于临床经验或临床可能性(Wells评分或校正的Geneva评分)联合D-D检测进行急性PE的筛查。临床评估中、低度可能的患者,高敏感度D-二聚体定量检测结果阴性可除外PE,如D-二聚体阳性,建议进一步行确诊检查,如CT肺动脉造影。
表2 肺栓塞验前概率Wells评分标准
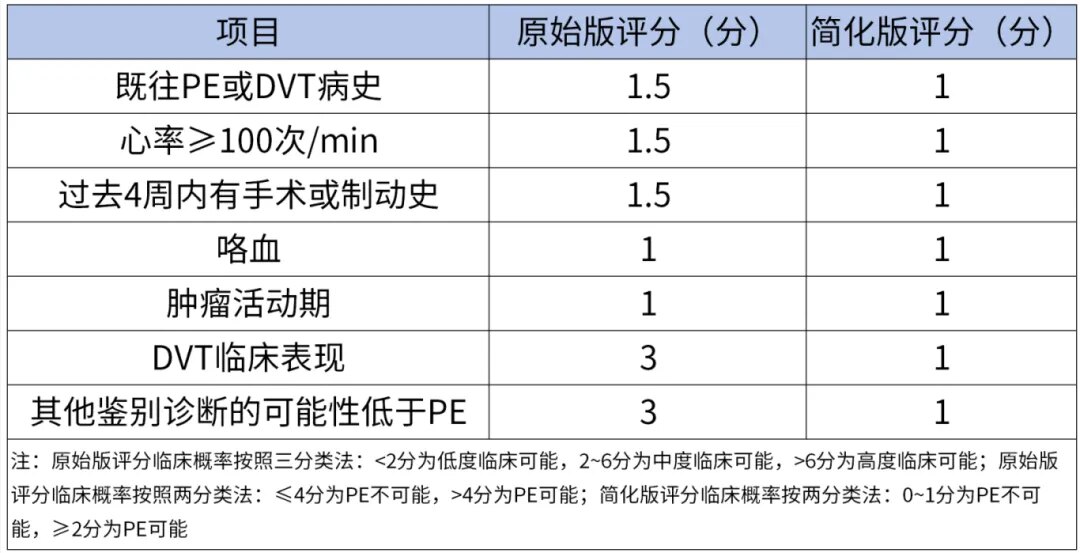
表3 肺栓塞验前概率Geneva评分标准
6、恶性肿瘤
恶性肿瘤细胞激活外源性凝血系统与纤溶系统,约 15% 恶性肿瘤患者在病程中发生血栓,尤其多见于腺癌和已转移的恶性肿瘤。
D-D 的变化趋势和患者分期、疗效和预后有关,在晚期患者中升高趋势更明显,疗效好的患者 D-D 降低比疗效差的患者更显著;D-D 升高患者其复发转移率更高,死亡风险更高。D-D 可作为恶性肿瘤患者病情监测及预后评估的指标。
7、血液肿瘤
白血病患者化疗后细胞释放的多种促凝物质可引起不同程度的凝血功能异常。急性髓细胞白血病(AML)患者,尤其是急性早幼粒细胞白血病患者(APL)在疾病初诊、复发时伴随D-D水平均升高。
8、糖尿病、糖尿病肾病
糖尿病、糖尿病肾病患者的 D-D水平都显著升高。糖尿病患者体内存在凝血和纤溶系统活化,会导致血浆 D-D 含量增高。
糖尿病患者血浆 D-D 水平较无糖尿病的正常对照组明显增高,且合并有微血管并发症的糖尿病患者较无微血管并发症的糖尿病患者血浆 D-D 增高显著。
9、高危妊娠期
妊娠期妇女的血清 D-D 水平明显高于非妊娠期妇女,且随着孕周的增加而增加,产后1-1.5个月左右D-二聚体恢复正常。正常人 D-D 阈值定为 0.5 mg/L,而用 1 mg/L 阈值在孕 30 周前筛查血栓性疾病具有一定价值,且正常孕晚期 D-D 值高于 1 mg/L。
相关研究表明,大约 10% 的孕妇 D-二聚体水平会有明显升高,提示血栓风险。
大多数高危妊娠孕妇机体处于高凝状态,血栓形成风险明显增加。
⑴ 妊娠期高血压疾病(HDOP)
血清 D-D 的检测,可评估孕妇是否发生 HDOP,及 HDOP 进展和预后。HDOP 患者的 D-D 水平明显高于非孕妇女性,重度 HDOP 患者的 D-D 水平明显高于非重度 HDOP 患者,提示 D-D 水平与 HDOP 的严重程度有关,且随病情加重而升高。子痫前期患者循环中 D-D 水平明显高于正常妊妇。
⑵ 妊娠期糖尿病(GDM)
GDM 与糖尿病相似,均可增加患者的血栓形成风险。GDM 患者血清 D-D 水平在孕中、晚及产褥早期均高于正常孕妇。D-D 水平明显升高既提示 GDM 患者的胎儿存在生长受限风险,还往往预示存在早期肾脏损伤。
⑶ 体外受精胚胎移植(IVF-ET)
IVF-ET 周期的超促排卵方案可致卵泡期血清雌激素、孕激素含量显著提高,从而影响孕妇的凝血、纤溶系统,导致血液处于高凝状态。血液高凝会影响子宫胎盘的血流动力学,增加血栓形成风险。体外受精失败孕妇的 D-D 水平明显高于体外受精成功的孕妇,故可用于体外受精失败的预示因子。
⑷ 其他妊娠期疾病
合并甲状腺功能亢进孕妇的血 D-D 明显高于未合并甲状腺亢进孕妇。D-D 对孕妇发生急性脂肪肝有较强的预示作用。早孕复发性流产患者血清 D-D 水平高于无流产史孕妇。
10、慢性阻塞性肺疾病
慢性阻塞性肺疾病(COPD)患者具有 D-D、FIB 水平升高,APTT、PT、TT 水平下降特点,且在急性加重期 COPD 患者中,随肺功能分级增加,上述指标变化更显著,可将其用于 COPD 急性加重期患者病情评估。
11、肝脏疾病
D-D 水平与肝病的严重程度呈正相关;重型肝炎时最高,其次为肝硬化、急性肝炎、慢性肝炎。
相关研究表明肝硬化患者 Child-Pugh A、B、C 级的 D-二聚体值分别为(2.218 ± 0.54)μg/mL、(6.03 ± 0.76)μg/mL、(10.536 ± 0.664)μg/mL。
此外,进展快、预后差的肝癌患者D- 二聚体明显升高。
12、系统性红斑狼疮(SLE)
系统性红斑狼疮(SLE) 患者体内存在凝血-纤溶系统异常,且疾病活动期凝血-纤溶系统异常更加显著,血栓形成的倾向较明显。随着病情的好转和稳定逐渐呈下降趋势。
所以系统性红斑狼疮患者活动期与非活动期的D-D水平都会显著升高,并且活动期时患者的血浆中D-D水平明显高于非活动期。
13、过敏性紫癜(AP)
AP 急性期存在不同程度的血液高凝状态和血小板功能增强,导致血管痉挛、血小板聚集及血栓形成。
AP 患儿 D-D升高常见于起病 2 周后,并且不同临床分期之间也有差异,这种差异反应了其全身血管炎症反应的范围和程度。
此外,它还是一个预后指标,D-二聚体持续高水平,病情常迁延不愈,易发生肾损害 。
14、获得性免疫缺陷综合征(HIV)
HIV 患者的血浆或全血 D-D、C 反应蛋白、白细胞介素 - 6 水平较非 HIV 明显升高,抗逆转病毒治疗能够降低上述标志物水平,但停止治疗后,上述标志物的水平会再次升高,提示 D-D 水平对评估获得性免疫缺陷综合征患者的治疗效果具有重要意义。
15、脓毒血症
D-D 水平预测院内脓毒症死亡率的准确性取决于白细胞计数和血管升压药治疗,D-D 水平的低值和极高值均与较高的死亡风险相关,D-D 异常与脓毒症患者的疾病严重程度和死亡结局有关[7]。
16、新型冠状病毒疾病
新型冠状病毒疾病中最常见的凝血纤溶异常是 D-D 增加,并与预后有关。
D-D水平升高是新型冠状病毒感染(COVID-19)相关凝血病最常见的特征。D-D预测COVID-19患者VTE风险的价值已被大量临床研究证实,例如法国的一项多中心研究显示,D-D升高(>3000μg/L)和白细胞计数升高(≥12.0×109/L)并存时与PE显著相关。在众多临床实验室指标中,D-D具有最高的VTE预测价值。除了感染急性期,有研究显示D-D峰值水平较高(>3000μg/L)的COVID-19患者,治愈出院后发生VTE的风险也要升高约4倍。
17、肾脏疾病
肾功能异常患者多伴有 D-D水平的升高,且随 eGFR 的下降,升高明显。D-D的异常升高可作为肾脏受损程度的标志,为医生提供重要的参考信息。
肾病综合征组 D-D 阳性率高达 87%,D-D 在糖尿病肾脏病患者中也显著升高。
♥总之,D-二聚体可反映纤维蛋白溶解处于亢进状态,并且在多种疾病中D-二聚体会表现出不同程度水平的升高,进一步反映血液状态。D-二聚体对诊断血栓性疾病、肿瘤性疾病、肝脏疾病、免疫性疾病等具有明显参考价值,但因其特异性低,可受到多个因素的干扰,比如高龄、妊娠、溶栓史、手术史等均可导致D-二聚体浓度升高,在临床上需根据不同临床表现及实验室检查鉴别其实际意义。

本文是孙普增版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论