 三甲
三甲
“胃癌”相关知识
黄铭涵简介:脾胃病专家,主任医师,研究生导师,全国名老中医学术经验继承人,中华中医药学会脾胃病分会、内科分会等多个国家级学会委员,国家自然科学基金委等多部门课题评审专家。入选中共福建省委组织部“福建省高层次人才”,国家中医药管理局“全国中医药创新骨干人才”。门诊时间(需提前在医院公众号预约,提前一周7:30放号):周一下午(东二环分院脾胃科);周二全天、周三下午、周五上午(医院本部门诊五楼脾胃科)。
前 言
胃癌在我国是最常见的恶性肿瘤之一,每年新诊断的癌症病例数中,胃癌位居第四位,在癌症病死率中排列第二位。
男性胃癌的发病率和死亡率高于女性,男女之比约为2:1。发病年龄以中老年居多,35岁以下较低,55~70岁为高发年龄段。
我国胃癌的发病率在不同地区之间也有很大差异,福建省是国内胃癌较高发的地区之一,在福建省肿瘤防治办公室发布的《福建省恶性肿瘤报告》显示,在东南沿海地区,胃癌居恶性肿瘤发病首位。
病因和发病机制
环境和饮食因素
第一代到美国的日本移民胃癌发病率下降约25%,第二代下降约50%,至第三代发生胃癌的危险性与当地美国居民相当。故环境因素在胃癌发生中起重要作用。
流行病学研究提示,多吃新鲜水果和蔬菜、使用冰箱及正确贮藏食物,可降低胃癌的发生。经常食用霉变食品、咸菜、腌制烟熏食品,以及过多摄入食盐,可增加危险性。
长期食用含硝酸盐较高的食物后,硝酸盐在胃内被细菌还原成亚硝酸盐,再与胺结合生成致癌物亚硝胺。
福建省长乐作为世界胃癌最高发的地区之一,流行病学调查提示,与当地居民饮食中习惯添加调料“鱼露”、“虾油”及进食腌熏制品密切相关。


幽门螺杆菌感染
幽门螺杆菌感染与胃癌的关系已引起关注。Hp感染与胃癌有共同的流行病学特点,胃癌高发区人群幽门螺杆菌感染率高;幽门螺杆菌抗体阳性人群发生胃癌的危险陛高于阴性人群。
日本曾报告132例早期胃癌患者作局部黏膜切除后随访66个月,发现65例同时根治幽门螺杆菌的患者无新癌灶出现,而未作根治的67例中有9例胃内有新癌灶;在实验室中,幽门螺杆菌直接诱发蒙古沙鼠发生胃癌取得成功。
早在1994年,WHO就宣布幽门螺杆菌是人类胃癌的I类致癌原。
胃癌可能是幽门螺杆菌长期感染与其他因素共同作用的结果,其中幽门螺杆菌可能起先导作用。
幽门螺杆菌诱发胃癌的可能机制有:幽门螺杆菌导致的慢性炎症有可能成为一种内源性致突变原;幽门螺杆菌可以还原亚硝酸盐,N-亚硝基化合物是公认的致癌物;幽门螺杆菌的某些代谢产物促进上皮细胞变异。
癌前状态
胃癌的癌前状态分为癌前疾病和癌前病变,前者是指与胃癌相关的胃良性疾病,有发生胃癌的危险性,后者是指较易转变为癌组织的病理学变化。
癌前疾病包括:
(1)慢性萎缩性胃炎;
(2)胃息肉:炎性息肉约占80%,直径多在2cm以下,癌变率低;腺瘤性息肉癌变的几率较高,特别是直径>2cm的广基息肉;
(3)胃溃疡:癌变多从溃疡边缘发生,多因溃疡边缘的炎症、糜烂、再生及异型增生所致;
(4)残胃炎:毕Ⅱ式胃切除术后,癌变常在术后10~15年发生。
癌前病变指的是黏膜异型增生(上皮内瘤变):胃黏膜腺管结构及上皮细胞失去正常的状态出现异型性改变,组织学上介于良恶性之间。因此,对上述癌前病变应注意密切随访。
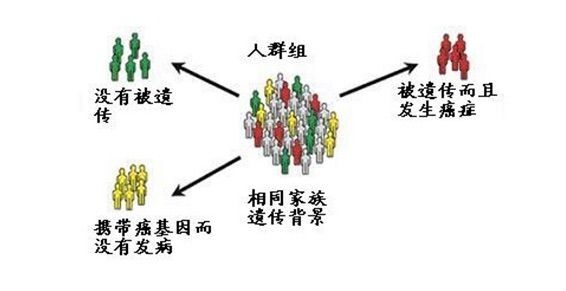
遗传因素
胃癌有明显的家族聚集倾向,家族发病率高于人群2~3倍。
最著名的Bonaparte家族例子很好地说明了遗传因素在胃癌发病中的作用,拿破仑、他的父亲和祖父都死于胃癌。
浸润型胃癌有更高的家族发病倾向,提示该型与遗传因素有关。一般认为遗传素质使致癌物质对易感者更易致癌。
诊 断
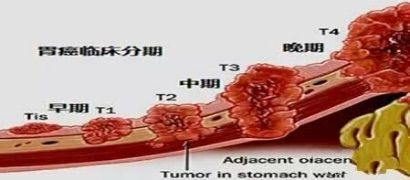
电子胃镜检查加活检是胃癌诊断的主要直接依据。
早期诊断是根治胃癌的前提。
对下列情况应及早和定期胃镜检查:
①40岁以上,特别是男性,近期出现不明原因消瘦、呕血或排黑便者;
②慢性萎缩性胃炎伴胃酸缺乏,有肠化或不典型增生者;
③良性溃疡但胃酸缺乏者;
④胃溃疡经正规治疗2个月无效,X线钡餐提示溃疡增大者;
⑤X线发现大于2cm的胃息肉者,应进一步做胃镜检查;
⑥胃切除术后10年以上者。
治 疗
手术治疗
外科手术切除加区域淋巴结清扫是目前治疗胃癌的手段。胃切除范围可分为近端胃切除、远端胃切除及全胃切除,切除后分别用Billroth I、BillrothⅡ及Roux-en-Y式重建消化道连续性。目前国内普遍将D2手术作为进展期胃癌淋巴结清扫的标准手术。手术效果取决于胃癌的分期、浸润的深度和扩散范围。对那些无法通过手术治愈的患者,部分切除仍然是缓解症状最有效的手段,特别是有梗阻的患者,术后有50%的人症状能缓解。
因此,即使是进展期胃癌,如果无手术禁忌证或远处转移,应尽可能手术切除。
内镜下治疗
早期胃癌可在内镜下行电凝切除或剥离切除术(EMR或EPMR)。由于早期胃癌可能有淋巴结转移,故需对切除的癌变息肉进行病理检查,如癌变累及到根部或表浅型癌肿侵袭到黏膜下层,需追加手术治疗。
化学治疗
化疗分为术前、术中、术后化疗。术前化疗即新辅助化疗,可使肿瘤缩小,增加手术根治及治愈机会。
早期胃癌且不伴有任何转移灶者,手术后一般不需要化疗。
预 后
全球胃癌治疗的最佳临床证据表明,胃癌的预后直接与诊断时的分期有关。
迄今为止,手术仍然是胃癌的最主要治疗手段,但由于胃癌早期(0~I)诊断率低(约10%),大部分胃癌在确诊时已处于中晚期,5年生存率较低(约7~34%)。
预 防
对有胃癌发生的高危因素如中~重度萎缩性胃炎、中~重度肠型化生、异型增生癌前病变者、有胃癌家族史者应予根除Hp治疗。
二级预防的重点是早期诊断与治疗,日本内镜普查的工作开展较好,故早期胃癌诊断率较高。
我国人口众多,全面普查不可能,但条件许可前提下,50岁之前应进行至少一次消化内镜检查,可早期发现早癌或胃息肉等癌前疾病并及时内镜下微创手术治疗。
胃镜病理发现肠型化生(即肠化)或低级别上皮内瘤变,宜及时药物干预阻断或逆转进展。
有肿瘤家族史等高危人群,应进行消化内镜、大便潜血、肿瘤标志物血液检查等定期监测。
本文是黄铭涵版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论