 三甲
三甲
肺结节术后能放松警惕吗?
文章摘要:本文介绍了肺癌手术后复发风险及随访策略,包括手术后复发风险、随访手段和预测复发风险的方法。
患者,男,59岁,2017年4月CT发现右肺下叶结节。结节很小不超过5mm,但不是特别纯的磨玻璃结节,主体密度偏高。
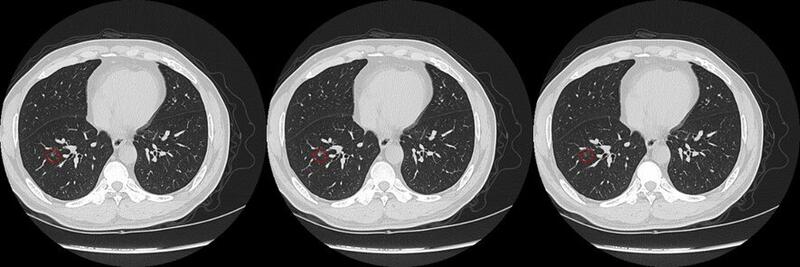
2021年9月再次行胸部CT检查,结节增大,实性,长径9.2mm,完全实性地结节,边缘可见浅分叶和小囊腔。典型的肿瘤特征,对比以前CT发现明显增大。
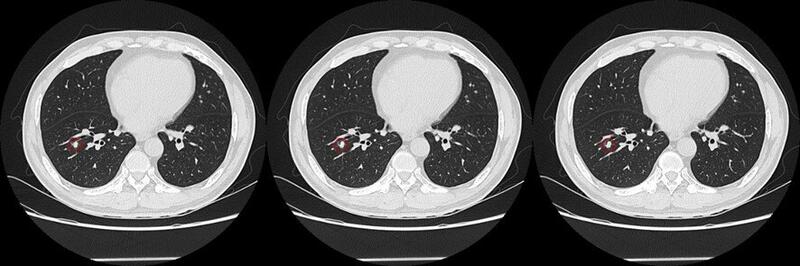
于2021年10月行胸腔镜下右肺下叶切除术+纵隔、肺门淋巴结清扫术。
术后病理:以腺泡和贴壁型为主,未见明显高危亚型,无脉管癌栓和气腔播散等高危因素。

2023年3月复查发现肿瘤标志物增高。神经特异烯醇酶:28.1 ng/mL (正常值<16.3 ng/mL ),CYFRA211:5.31 ng/mL( 正常值:0-3.3 ng/mL),癌胚抗原15.59 ng/Ml(正常值<5.0ng/ml),CA125:70.83 kU/L(正常值<35kU/L)。
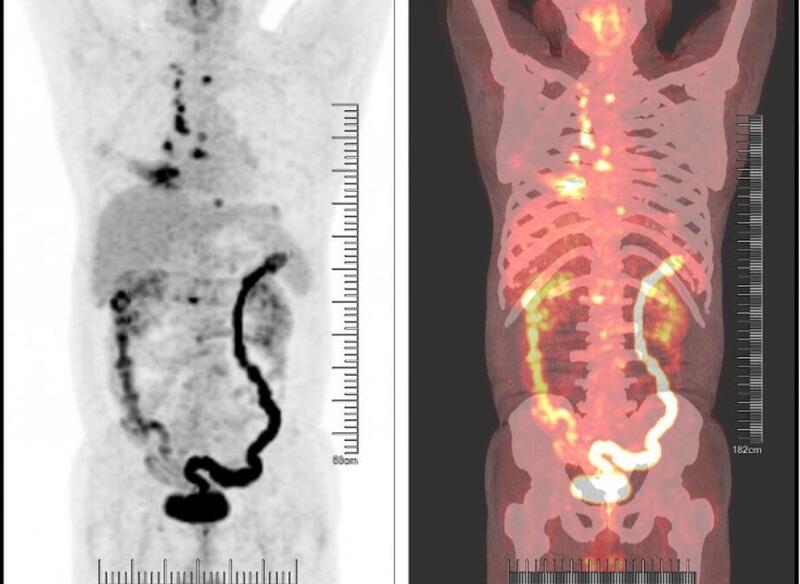
PET/CT提示:右残肺近肺门见长径约2.4cm的类圆形软组织密度影,伴代谢明显增高,SUVmax: 9.91;右侧肺门、纵隔及右侧锁骨区淋巴结肿大,最大者短径约0.8cm,伴代谢增高,SUVmax: 7.30;胸骨、右侧锁骨、左侧第9后肋、胸2、6、腰1椎体等骨见多发骨质破坏,伴代谢增高,SUVmax: 8.58。右残肺近肺门结节,考虑为恶性,伴双肺、右侧肺门、纵隔及右侧锁骨区淋巴结转移,全身多骨转移
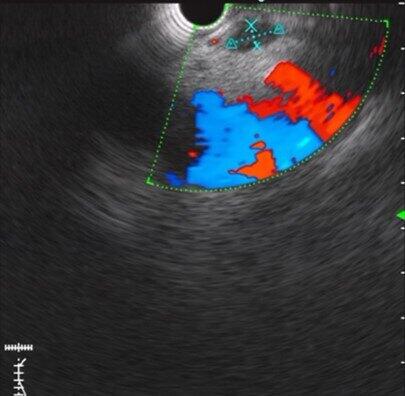
超声胃镜食管壁外右心旁纵隔内见一肿大淋巴结,大小约11×5mm,边界清晰,随行穿刺。
病理示:

结合两个临床RCT试验,即使结节再小也是有复发的风险。
JCOG0802[1]的临床试验结果表明,对于直径≤2cm且实性成分占比大于0.5的周围性非小细胞肺癌。其中CTR为为1的占比仅为51.1%。5年生存率94.3%(肺段切除)VS 91.1%(肺叶切除)。5年无复发生存88.0%(肺段切除)VS 87.9%(肺叶切除)。同时还要注意到,肺段切除组22例转为肺叶切除术,其中16例肺门或纵隔淋巴结转移、1例肺内转移。
术后6月,肺叶切除组FEV1下降10.4%;而肺段切除组8.5%。
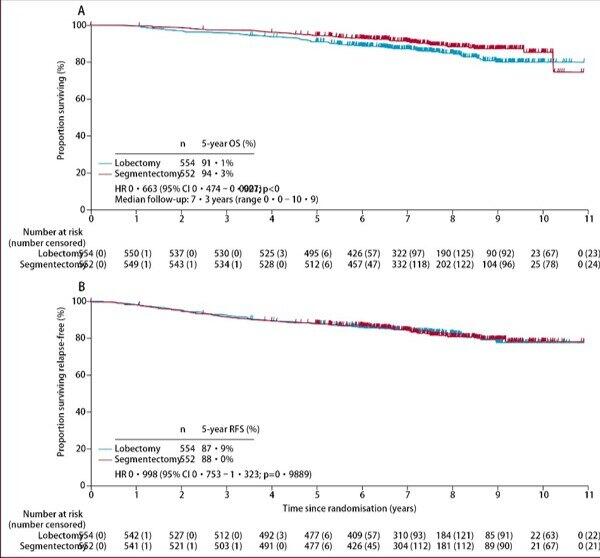
同样CALGB140503[2]试验结果提示:对于肿瘤直径≤2 cm且经病理证实为肺门和纵隔淋巴结阴性的周围型非小细胞肺癌患者,亚肺叶切除术后5年无病生存率为63.6%,肺叶切除术组5年无病生存率为64.1%,总体生存率方面也无明显差异。
术后6个月肺功能,亚肺叶切除术预计FEV1较基线下降4.0;肺叶切除术下降6.0。预计用力肺活量亚肺叶切除术组下降3.0;肺叶切除术后幅度5.0。
肺癌具有一定程度地异质性,利用TNM分期在一定程度上预测肺癌的分期、预后及后续是否需要后续治疗,但仍存在一定程度的局限性。有研究利用4中基因:动粒定位的胃泌素结合蛋白(KNSTRN)、检查点激酶1(CHEK1)、血小板活化因子乙酰水解酶亚型1B3(PAFAH1B3)和巨噬细胞抑制因子(MIF)可以在一定程度预测预测复发风险比率。但我们可能需要更确切地指标将明确早期肺癌地复发风险[3]。
思考:
1.即使对于小的结节(小于6mm),甚至5年随访后稳定的结节,仍要增长的风险[4]。对于指南所说小于6mm不用常规随访需要具体情况具体分析,随访时间间隔可能需要进一步优化,不同结节倍增时间不一样[5, 6]。
2.对肺小结节做了手术以后,即使是标准的肺叶切除+纵隔淋巴结清扫术,对于影像学非侵袭性结节可能达到根治的目的,从目前的临床RCT研究,术后都有一定复发风险,因此术后并不意味着解决所有人的肺结节问题,坚持复查可能能够早期发现复发情况以便及时发现、采取积极措施,延长生存率。
3.术后处理除了通过TNM分期鉴别术后生存、复发概率,通过病理亚型、其它高危因素预测复发风险,还可以通过基因特征预测复发风险。
4.随访手段包括常规的胸部CT、肿瘤标志物,还可以通过分子残留病灶(Molecular Residual Disease, MRD)或者微小残留病灶(minimal residual disease)进行随访,即通过液体活检,如循环肿瘤 DNA(ctDNA)和循环肿瘤细胞(CTC)等方式发现肿瘤分子异常,代表肿瘤的持续存在和临床进展可能。肿瘤是一种全身性疾病,个别临床诊断早期的肿瘤是否需要全身辅助治疗,值得进一步研究。
[1] SAJI H, OKADA M, TSUBOI M, et al. Segmentectomy versus lobectomy in small-sized peripheral non-small-cell lung cancer (JCOG0802/WJOG4607L): a multicentre, open-label, phase 3, randomised, controlled, non-inferiority trial [J]. Lancet, 2022, 399(10335): 1607-17.
[2] ALTORKI N, WANG X, KOZONO D, et al. Lobar or Sublobar Resection for Peripheral Stage IA Non-Small-Cell Lung Cancer [J]. N Engl J Med, 2023, 388(6): 489-98.
[3] CARR S R, WANG H, HUDLIKAR R, et al. A unique gene signature predicting recurrence-free survival in stage IA lung adenocarcinoma [J]. The Journal of Thoracic and Cardiovascular Surgery, 2023, 165(4): 1554-64.e1.
[4] LEE H W, JIN K N, LEE J K, et al. Long-Term Follow-Up of Ground-Glass Nodules After 5 Years of Stability [J]. Journal of thoracic oncology : official publication of the International Association for the Study of Lung Cancer, 2019, 14(8): 1370-7.
[5] ETTINGER D S, WOOD D E, AISNER D L, et al. NCCN Guidelines® Insights: Non-Small Cell Lung Cancer, Version 2.2023 [J]. Journal of the National Comprehensive Cancer Network : JNCCN, 2023, 21(4): 340-50.
[6] MACMAHON H, NAIDICH D P, GOO J M, et al. Guidelines for Management of Incidental Pulmonary Nodules Detected on CT Images: From the Fleischner Society 2017 [J]. Radiology, 2017, 284(1): 228-43.
本文是王培版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论