 三甲
三甲
警惕!盯紧那些可能癌变的肠息肉
肠息肉是消化内镜检查中的常见疾病,是指一类从肠黏膜表面突出到肠腔内的异常生长的组织,在没有确定成分(病理性质)前通称为息肉,可表现为反复发作的腹痛和肠道出血;出血过多或长期慢性失血可引起乏力、头晕、易疲劳等贫血症状。
肠息肉就是长在肠子里头的小肉团,它是生活、环境、遗传等多种因素综合影响下出现的。按照数量的不同,其可分为单发性息肉、多发性息肉;根据病因或组织类型的不同,又可分为炎症性息肉、增生性息肉、腺瘤样息肉、错构瘤样息肉等。大多数息肉喜欢长在大肠,临床上以结肠和直肠息肉最常见。肠息肉大小不等,有的只是绿豆大小,甚至小到米粒样,有的大如草莓,甚至更大。
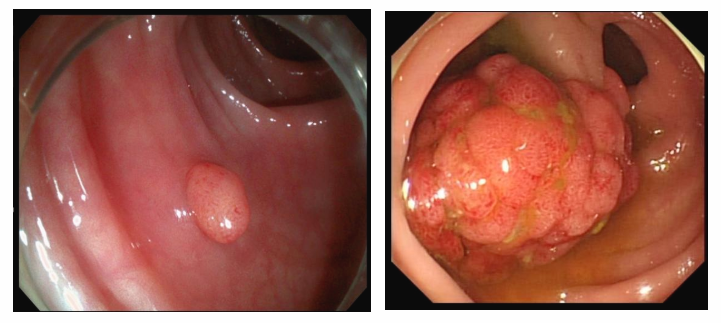
肠息肉
那到底是哪些息肉容易发生癌变,哪些息肉不会发生癌变呢?大部分息肉都是良性的,不会危及生命,不易癌变。息肉是否癌变,通常与息肉的病理类型及大小数量等有一定关系。大多数结肠息肉无害,但有些会发生癌变。5mm以下的息肉几乎没有癌变风险,而1.5-3.5cm的息肉发生癌变的可能性为19%-43%。按照是否有癌变可能,大肠息肉分为非肿瘤性息肉和腺瘤性息肉:
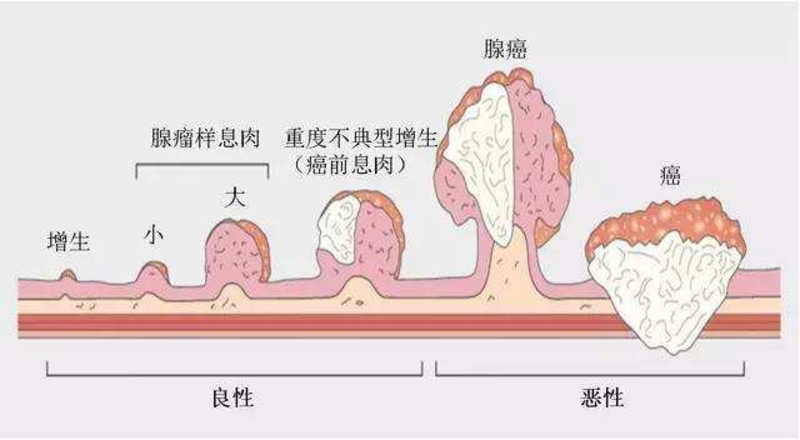
息肉癌变示意图
- 非肿瘤性的息肉一般就不会发生癌变,主要包括:幼年性息肉(常见于幼儿,大多在10岁以下,病理特征为大小不等的潴留性囊腔,是一种错构瘤)、炎性息肉(又称假性息肉,是大肠黏膜的溃疡在愈合过程中纤维组织增生及溃疡间黏膜下水肿,使正常黏膜表面逐渐隆起而形成)、淋巴性息肉和增生性息肉。
- 腺瘤样息肉为目前公认的癌前病变,95%以上的肠癌都是由腺瘤样息肉演变发展而来,此种息肉一般不会自行消失,恶变倾向高。可分为三种类型:管状腺瘤、绒毛状腺瘤和管状绒毛状腺瘤,其中管状腺瘤最常见。大肠腺瘤演变成癌所需的时间为5~15年,应积极处理。
- 色素沉着息肉综合征、家族性肠息肉病、肠息肉病合并多发性骨瘤和多发性软组织瘤等肠息肉病,则有比较明显的癌变倾向。
- 内镜切除
虽然80%~95%的肠癌是从肠息肉演变而来,但息肉也不是一下就演变成癌症的,从息肉演变成癌症至少需要5年的时间,平均在5-15年。因此,建议符合条件的人群尽可能做肠镜检查,如发现息肉,可根据医生的建议随访或手术。
如何早期发现和治疗肠息肉?
结肠息肉患者通常没有任何症状或体征。一般在常规检查或检查其他疾病时发现息肉。结肠息肉可能会引起以下症状:1、直肠出血。这是息肉最常见的症状,但也可能是其他疾病的征兆,如痔疮或肛门的轻微撕裂。2、腹痛。大的息肉部分阻塞肠道会引起腹部疼痛或绞痛。3、大便形状改变。4、缺铁性贫血。若患者息肉长时间慢性出血,可能会出现缺铁症状。肠镜检查是发现肠息肉、诊断肠息肉性质的首选检查!根据肠息肉的类型、大小、活检病理结果,制定肠息肉的治疗方案:
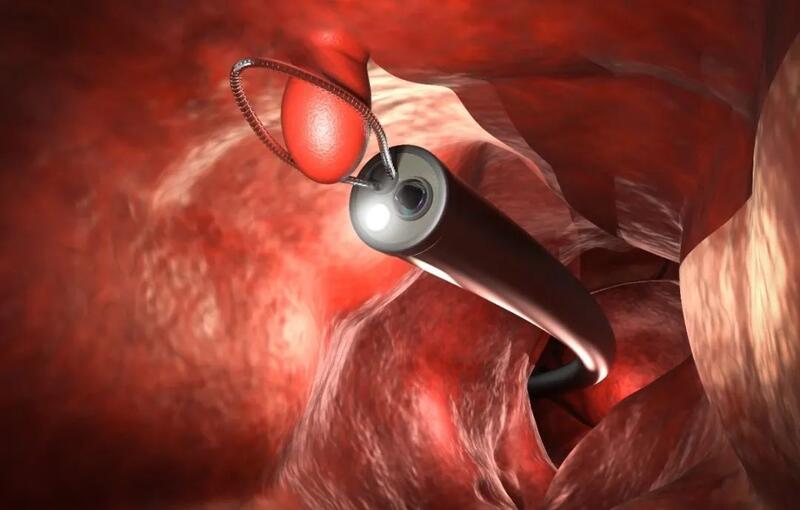
肠镜定位和切除肠息肉
绝大部分息肉包括早期肠癌都可以通过肠镜进行切除,早期肠癌完全可以内镜切除后达到根治,这也是医生反复强调肠镜检查的重要性的原因。目前内镜下肠息肉切除已成为常规治疗方法,其安全而创伤小,除了极少部分直径过大、内镜下形态明显恶变或数目过多者外,一般均可在内镜下将肠息肉完整切除。内镜治疗包括活检钳除(<5mm)、圈套器冷切(≤1cm广基息肉)、高频电切除(电凝器灼除、活检钳凝切、圈套凝切、EMR、ESD)、微波治疗和激光治疗等。
2. 微创腔镜手术疗法
以下情况需要手术治疗:对于病理检查证实有癌变或疑有癌变;腺瘤较大;腺瘤呈广基型;腺瘤数量较多密集分布于某一肠段以及息肉病、腺瘤病等仅行内窥镜无法切除的大肠腺瘤患者,应采用手术治疗。肠癌的腹腔镜手术现已成为肠癌手术治疗的主流方式。传统手术需要在腹部划开一个20厘米的切口,而腹腔镜手术只需要在腹部戳4-5个小孔,最后在腹部开一个4厘米左右的切口,将肠癌标本移出体外,极大地减少了病人手术的痛苦。部分早期肠癌甚至可以采用经自然腔道取标本(NOSES手术),达到手术部位的无切口,它打破了手术必然伴随切口、疼痛、瘢痕的认知,被誉为“微创中的微创”。
本文是邱文龙版权所有,未经授权请勿转载。本文仅供健康科普使用,不能做为诊断、治疗的依据,请谨慎参阅





评论